Key words
Obstetrics hysterectomy, added pathology, maternal-fetal morbidity, Uterine Atony.
Introducción
El mejor conocimiento de las condicionantes de riesgo permite en la actualidad la disminución franca de la mortalidad y el control de los factores que influyen en la morbilidad, así como el manejo exitoso de problemas médico quirúrgicos bien establecidos. Tal es el caso de la histerectomía obstétrica, aquella que se realiza en un segundo tiempo quirúrgico, posterior a un evento obstétrico y de manera no planeada, que tiende en la actualidad a variar el perfil de riesgo para su correcta indicación, y constituye una herramienta quirúrgica vigente para enfrentar la patología derivada del embarazo y el puerperio complicados, y cuya realización continúa teniendo altos índices de morbilidad, relacionándose en ocasiones con la mortalidad materna [1,2].
La presencia de sangrado, trauma e infección asociada con una gestación complicada con patología bien conocida, siguen constituyendo la referencia obligada que precede a la realización de una histerectomía obstétrica, relacionada sin duda alguna con la vida de la mujer en la etapa reproductiva [3]. Si bien la indicación de histerectomía en frío está bien definida en nuestra especialidad, no lo es así la decisión de urgencia de la misma, pues como es un proceso radical y mutilante y esta intervención se decide en la mayoría de los casos en mujeres en plena etapa reproductiva, cobra más importancia el por qué de su realización, la técnica seguida, las complicaciones y la morbimortalidad que la acompañan [1,3].
Esta intervención continúa siendo mutilante en mujeres jóvenes, por lo que la práctica quirúrgica moderna debe evaluar la pertinencia de su aplicación y trascendencia [4].
Material y Método
Se realizó una investigación observacional descriptiva retrospectiva para conocer el comportamiento de algunas variables relacionadas con la histerectomía obstétrica en pacientes atendidas en el servicio de Ginecobstetricia del Hospital Docente Materno Infantil “10 de Octubre”, en el período comprendido entre el 1º de enero de 2004 y el 31 de diciembre de 2006.
El universo de trabajo estuvo constituido por el total de pacientes a las que se les realizó histerectomía obstétrica en el período de tiempo antes señalado. No se realizó muestreo.
Aspectos Éticos
Es un estudio observacional descriptivo retrospectivo en el que los datos fueron tomados de la revisión de los expedientes clínicos. No se recogió en la encuesta aspectos que permitieran la identificación de las madres, recogiéndose sólo el número de la Historia Clínica como medio de control de la información.
No obstante a la encuesta sólo tuvo acceso el investigador principal, mientras que en la base de datos, solo accedieron, el investigador y el tutor. No se constatan violaciones de la ética ni conflictos de interés, por lo que no fue oportuno el uso de consentimiento informado.
Metódica
Para cumplir con el objetivo propuesto en nuestra investigación distribuimos las pacientes estudiadas según: Grupos de edad, Paridad, Edad gestacional, Tipo de interrupción de embarazo, Modalidad del parto, Antecedentes obstétricos, Indicación de la histerectomía, Complicaciones, Momento en que se realizo la ligadura de las arterias hipogástricas, Estadía postoperatoria y Evolución final.
Recogida de la información primaria.
La técnica de recolección de la información usada fue la encuesta, que se confeccionó acorde a los objetivos propuestos en la investigación. Los datos fueron tomados de las historias clínicas y de los carnets obstétricos de cada una de las pacientes.
Análisis y discusión de los resultados
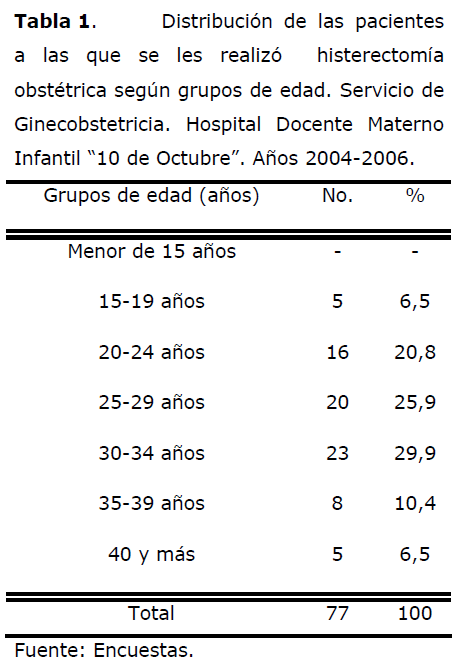
Tabla 1. Distribución de las pacientes a las que se les realizó histerectomía obstétrica según grupos de edad. Servicio de Ginecobstetricia. Hospital Docente Materno Infantil “10 de Octubre”. Años 2004-2006.
Al analizar esta tabla se observa que el mayor por ciento de pacientes pertenecía al grupo de edad de 30 a 34 años (29,9%), seguido en orden de frecuencia por las que tenían de 25 a 29 años (25,9%), y las de 20 a 24 años con un 20,8%, lo que resulta lógico si se tiene en cuenta que es en estas edades donde con mayor frecuencia se producen los partos.
En un estudio similar realizado en el bloque materno del Hospital “Julio Trigo López” en Ciudad de La Habana, Rivero [14] encontró un 46,8% de pacientes mayores de 30 años y un 29,8% entre 25 y 29 años.
Uribe [15], en su investigación, informa que el 52,1% de las pacientes a las que realizó histerectomía obstétrica pertenecían a los grupos de edad de 25 a 35 años, Quesnel [11] reporta un 48,7% y Abu [16] señala un predominio de edad de 34,7±3,9 años. Resultados que coinciden con los encontrados en este trabajo.
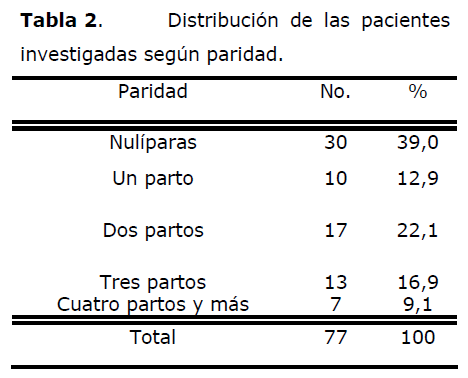
Tabla 2. Distribución de las pacientes investigadas según paridad.
En esta tabla se aprecia que el mayor por ciento de pacientes histerectomizadas eran nulíparas (39,0%), el 22,1% tenían dos partos y el 16,9% tres.
El elevado por ciento de nuliparidad encontrado por nosotros coincide con lo observado por Valdés [13] en un estudio realizado en 1984 en la Maternidad de Camagüey (39,07%).
Rivero [14] señala un 42,5% de nuliparidad y un 34,1% de pacientes con antecedentes de un solo parto.
Zelop [17], en su investigación, encontró que las nulíparas tenían riesgo de histerectomía de 0,43 en mil partos y aquellas con paridad de al menos 2, tenían una tasa de 6,57.
Los reportes de Quesnel [11], Rosas [18] y Urzúa [19], señalan un predominio de histerectomía obstétrica en grandes multíparas, al igual que Powolny (20), especialmente cuando existen antecedentes de cesárea previa.
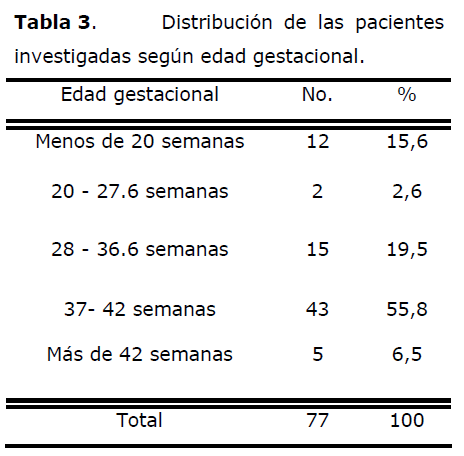
Tabla 3. Distribución de las pacientes investigadas según edad gestacional.
De las pacientes a las que se les realizó histerectomía obstétrica, el 55,8% tenía edad gestacional entre 37 y 42 semanas, el 19,5% entre 28 y 36,6 semanas y el 15,6% menos de 20 semanas.
Abu [16] señala una edad gestacional promedio de 36,9±2,01 semanas. Uribe [15] consigna un 57,8% de histerectomías en embarazos a término y Quesnel [11] un 56,1%.
Sin embargo, Rivero [14], Ahued [21] y Chestnut [22] reportan frecuencias superiores a las nuestras (78,7%, 80,1% y 69,7% respectivamente).
Fernández [23] señala que el 29,3% de sus pacientes tenía menos de 20 semanas de edad gestacional en las que predominó la interrupción del embarazo como factor causal de la histerectomía.
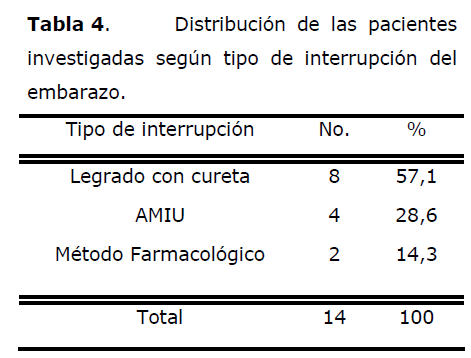
Tabla 4. Distribución de las pacientes investigadas según tipo de interrupción del embarazo.
Catorce de las pacientes histerectomizadas tuvieron como maniobra presuntamente causal una interrupción voluntaria del embarazo, lo que representa el 18,2% del total, con predominio del legrado con cureta (57,1%) seguida del AMIU con 28,6%, en el caso del método farmacológico(14,3%) se trato de dos pacientes con interrupción tardía del embarazo por indicación médica.
Quesnel [11], Uribe [15] y Clark [24] reportan frecuencias inferiores a las nuestras de histerectomías post interrupción del embarazo (5,1%; 6,4% y 3,2% respectivamente).
Valdés [13] encontró que el 53% de los casos de histerectomías relacionadas con la interrupción del embarazo se debían a perforaciones uterinas, secundarias a la realización de legrados con cureta.
Hamsho [25] señala una frecuencia de 68,3% de legrados con cureta en los casos de histerectomía obstétrica en pacientes con edad gestacional menor de 20 semanas.
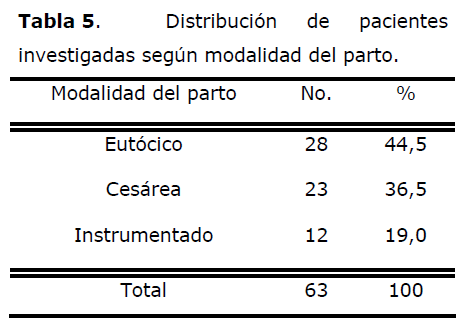
Tabla 5. Distribución de pacientes investigadas según modalidad del parto.
Al analizar la modalidad del parto se observa que el 44,5% fueron partos eutócicos, el 36,5% cesáreas y el 19,0% instrumentados.
Es unánime el criterio de la alta morbilidad de la operación cesárea, sobre todo cuando se realiza de urgencia; no obstante, en nuestro estudio no se corrobora el elevado perfil de riesgo que se le atribuye, pues el 63,4% de los casos tuvo resolución del embarazo por vía vaginal.
Un estudio realizado por Stanco [26] en Estados Unidos señala una incidencia de histerectomía después de cesárea de 8,3 en mil y 0,087 en mil después del parto vaginal. En este estudio, al 94,5% de las histerectomizadas se les realizó cesárea. Rivero [14] reporta un 82,9% de cesáreas, un 10,6% de instrumentaciones y un 6,3% de partos eutócicos.
Barclay [27] y Park [28] informan frecuencias de operación cesárea de 78,3% y 80,9% respectivamente, cifras superiores a las encontradas en esta investigación.
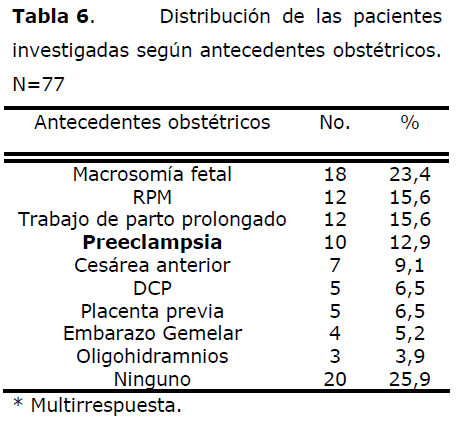
Tabla 6. Distribución de las pacientes investigadas según antecedentes obstétricos. N=77
En esta tabla presentamos los antecedentes obstétricos recogidos en las 77 pacientes histerectomizadas, observándose un predominio de la macrosomía fetal (23,4%) seguida en orden de frecuencia por la RPM y el trabajo de parto prolongado (15,6%). En el 25,9% de las pacientes no se recogió antecedentes de importancia.
Uribe [1] reporta un 20,3% de macrosomía fetal, un 16,2% de trabajo de parto prolongado y un 10,04% de embarazo gemelar.
Approvato [31] consigna un 21,3% de rotura prematura de membranas y un 15,4% de preeclampsia.
Wong [29] informa un 48,2% de Macrosomía fetal y un 34,4% de RPM, frecuencias superiores a las encontradas por nosotros.
Gómez [30] y Barclay [27] señalan a la cesárea anterior como el antecedente de mayor importancia, presente en el 23,1% y 18,5% de los casos respectivamente, cifra que alcanza un 66,7% en la serie de Stanco (26).
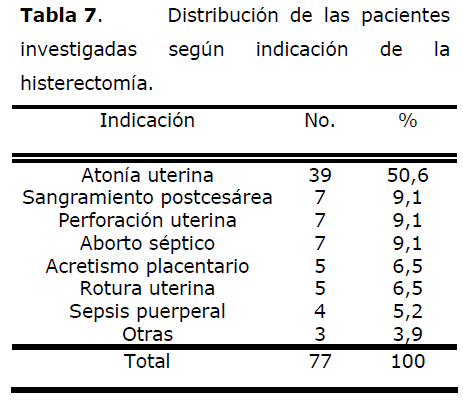
Tabla 7. Distribución de las pacientes investigadas según indicación de la histerectomía.
Las indicaciones más frecuentes de la intervención fueron: la atonía uterina (50,6%) y con igual distribución de frecuencia pero con porcientos muy inferiores (9,1%), el sangramiento postcesárea, la perforación uterina y el aborto séptico.
Un estudio de 20 años, realizado en el Medical Center de la Universidad de Los Ángeles, señala a la atonía uterina (47%) como la indicación más frecuente [26].
Clark [24] informa un 43% de atonía uterina, un 30% de placenta accreta y un 13% de perforación uterina como causas de histerectomía obstétrica.
En el Brigham and Women’s Hospital, de 1993 a 2001 las indicaciones más frecuentes de histerectomía obstétrica fueron: el acretismo placentario (64%), la atonía uterina (21%) y la perforación uterina (17%) [17].
Hamsho [25] informa un 29,6% de rotura uterina, 22,2% de placenta accreta, 13% de atonía uterina y 12,4% de perforación uterina.
Powolny [20] señala como indicaciones más comunes las hemorragias de causa placentaria (53,3%), la atonía uterina (20,0%) y la rotura uterina (6,7%).
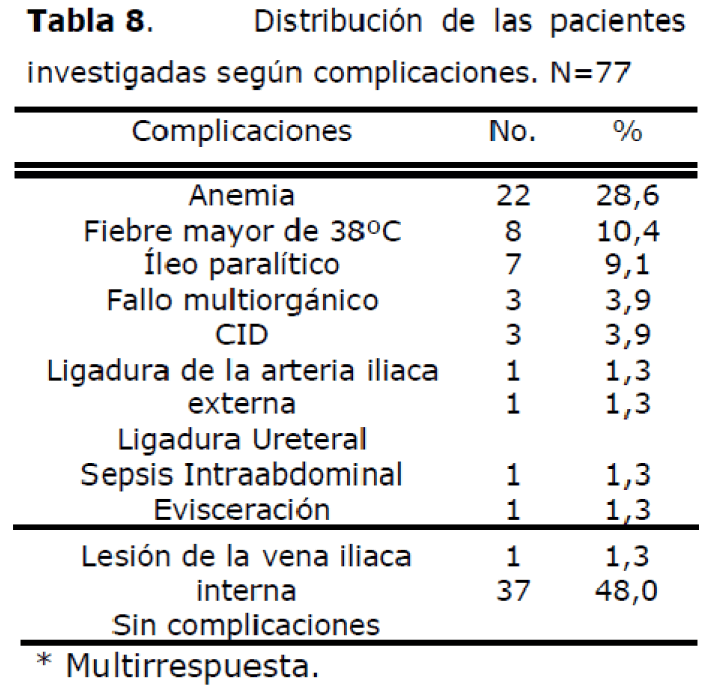
Tabla 8. Distribución de las pacientes investigadas según complicaciones. N=77
Las complicaciones más frecuentes encontradas fueron: Anemia (28,6%), la fiebre mayor de 38ºC (10,4%) y el íleo paralitico (9,1%). El 48,0% de las pacientes no presentó complicaciones. Quesnel [11] reporta un 30,5% de anemia y un 7,5% de fiebre persistente posterior al proceder.
La anemia ocupa también un lugar preponderante en las series de Valdés [13] y Park [28], con un 23,4% y 38,5% respectivamente.
Stanco [26] consigna un 17% de anemia y un 9,5% de lesiones urológicas y Wong [29] un 5% de CID y un 2,3% de íleo paralítico.
Similares resultados son expuestos por Yancey [32], Clark [33], Chávez [34] y Breen [35].
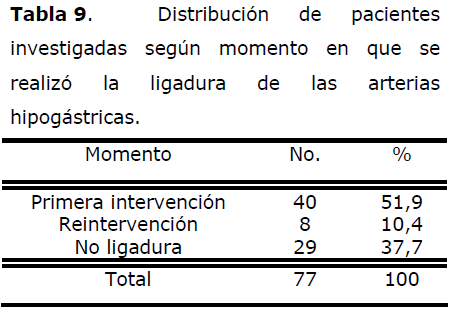
Tabla 9. Distribución de pacientes investigadas según momento en que se realizó la ligadura de las arterias hipogástricas.
La ligadura de las arterias hipogástricas se realizó en el 51,9% de los casos en la primera intervención; en el 10,4% en una reintervención de urgencia por complicaciones hemorrágicas y no fue necesaria en el 37,7% (29 casos). Torreblanca [36], en su serie realizó ligadura de arterias hipogástricas en la primera intervención en el 60,3% de los casos, en el 7,8% en reintervención y no fue necesaria en el 31,9% de las pacientes.Rivero [14] efectuó ligadura de hipogástricas en el 17,0% en la primera intervención, en el 21,2% en reintervención y no fue necesario en el 61.7% de los casos.
Fernández [23] señala que la ligadura de arterias hipogástricas en la primera intervención previene complicaciones hemorrágicas y permite dar un manejo conservador al útero, pues en el 53,4% de sus casos no fue necesaria la realización de una histerectomía para controlar la hemorragia.
Clark [37] resumió las tasas comunicadas de éxito en la ligadura de arterias hipogástricas de tres grupos y concluyó que previene exitosamente la histerectomía en casi el 50% de los casos vinculados con atonía uterina y placenta accreta.
Wagaarachi [38] reporta 12 casos de ligadura bilateral de las arterias hipogástricas por hemorragia obstétrica masiva, siendo necesaria la histerectomía en sólo 4 de ellos, y logrando tasas de embarazo de un 58% después de este proceder.
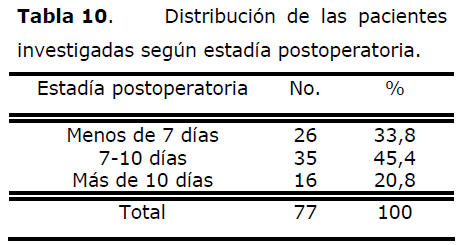
Tabla 10. Distribución de las pacientes investigadas según estadía postoperatoria.
El mayor por ciento de pacientes histerectomizadas permaneció ingresada en el hospital entre 7 y 10 días (45,4%), el 33,8% menos de 7 días y el 20,8% más de diez.
En la bibliografía consultada, sólo Valdés [13] hace referencia a la estadía postoperatoria, con resultados similares a los nuestros, señalando una estadía postoperatoria por más de siete días de un 73,4%.
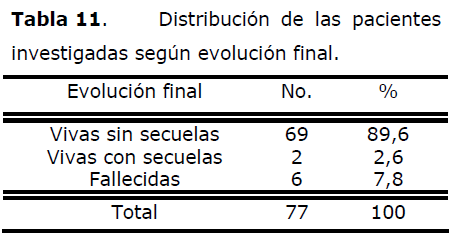
Tabla 11. Distribución de las pacientes investigadas según evolución final.
Al analizar la tabla vemos que el 89,6% de las pacientes evolucionaron sin secuelas, y sólo 2 de ellas (2,6%) presentaron secuelas al alta.
En el período estudiado ocurrieron 6 defunciones maternas (7,8%).
Rivero [14] informa un 85,1% de pacientes vivas sin secuelas al egreso, 10,6% con secuelas y un 4,2% de fallecidas.
Resultados similares exponen Gómez [30], Quesnel [11], Valdés [13] y Hamsho [25], quien reporta un 5,5% de fallecidas por hemorragias severas.
Conclusiones
1. La mayor proporción de pacientes a las que se les realizó histerectomía obstétrica pertenecía al grupo de edad de 30 a 34 años, eran nulíparas y tenían una edad gestacional entre 37 y 42 semanas.
2. Catorce pacientes (18,2%) tuvieron como maniobra presuntamente causal, una interrupción voluntaria del embarazo.
3. El 44,5% de los casos tuvo un parto eutócico y la Macrosomía fetal constituyó el principal antecedente obstétrico encontrado.
4. La indicación más frecuente de la histerectomía fue la atonía uterina y la complicación más frecuente fue la anemia (28,6%).
5. En el 62,3% de los casos se realizó ligadura de las arterias hipogástricas.
6. El 66,2% de las pacientes tuvo una estadía postoperatoria superior a los siete días, evolucionando sin secuelas el 89,6%.
1101
References
- Uribe R, Reyes L, Zamora J. La histerectomía como recurso en la obstetricia actual. Ginec Obstet Mex 2004; 43:113-22.
- Uribe R. Histerectomía obstétrica. Juicio crítico. Cirugía y cirujanos 2005; 49:207-13.
- Uribe R. Histerectomía obstétrica. Concepto e importancia. Ginec Obst Mex 2004; 64:231-6.
- Manual de diagnóstico y tratamiento en obstetricia y perinatología. La Habana: Editorial de Ciencias Médicas, 2000:488-91.
- Heinrich M. Operaciones obstétricas. Indicaciones y técnica. Barcelona. Editorial Labor, 1956.
- Pritchard J, MacDonald C. Williams Obstetrics. 21 ed. Barcelona. Salvat, 2003.
- Hernández J. Histerectomía obstétrica. Annales de Ginecologie 1894 Sept: 526-8.
- Benach B, Gálvez F, Borragero I. Histerectomía puerperal de urgencia. La Habana. Panamericana, 1953.
- Quesnel B, Ahued J, Rivera J, Oberd J. Histerectomía obstétrica. Revisión de 675 casos en el Instituto 10 Arch Med 2008;4(2) Nacional de Perinatología. Ginec Obst Mex 2003; 65:119-24.
- Brenner P, Sall S. Evaluation of cesarean section histerectomy as a sterilization procedure. Am J Ginecol 2004; 108:335-9.
- Valdés O, López E. Histerectomía de urgencia. Rev Cubana Obstet Ginecol 1984; 10:297-308.
- Rivero R, Fuentes G. Histerectomía puerperal. Nuestros resultados. Rev Cubana Obstet Ginecol 1997; 23(1):49-52.
- Uribe R, Acosta A. La histerectomía obstétrica. Evolución y cambio. Ginec Obst Mex 1996; 64:338-40.
- Abu T, Jallad F. Emergency peripartum hysterectomy at the Princess Badeca Teaching Hospital in North Jordan. J Obstet Gynaecol Res 2005 Jun;25(3):193-5.
- Zelop M, Harlow L, Frigoletto D, Zaltzman H. Emergency peripartum hysterectomy. Am J Obstet Gynecol 2003; 168:1443-8.
- Rosas J, y cols. Histerectomía por procesos sépticos durante el embarazo. Ginec Obstet Mex 1993; 33:559-68.
- Powolny M, Szafranko K, Pietrzak P, Narmirski M. Obstetric hysterectomy. Ginekol Pol 2004 Sep; 69(9):693-7.
- Chestnut H, Edeh S, Parken R. Peripartum hysterectomy: a review of cesarean and postpartum hysterectomy. Obstet Gynecol 2005; 65:367-70.
- Fernández C. Hemorragia masiva en ginecología y obstetricia. Cirugía y Cirujanos 1999; 59:230-3.
- Clark S, Yeh S, Bruce S, Paul R. Emergency hysterectomy for obstetric hemorrhage. Obstet Gynecol 2005; 65:376-80.
- Hamsho A, Alsakka M. Emergency obstetric hysterectomy in Qatar. A 20 years review. Int J Fertil Women Med 2005 Jun-Aug; 44(4):209-11.
- Stanco M, Paul H, Mishell R. Emergency peripartum hysterectomy and associated risk factors. Am J Obstet Gynecol 2003; 168:879-83.
- Barclay L. Histerectomía post operación cesárea. Experiencias adquiridas en 30 años. Obstet Ginecol 2005; 35:120-31.
- Park R, Dulff P. Función de la cesárea histerectomía en la práctica obstétrica moderna. Actualidad en Obstetricia y Ginecología 2004; 5(4):36-70.
- Wong C, Kun Y, Tai M. Emergency obstetric hysterectomy for postpartum haemorrhage. J Obstet Gynecol Res 2005 Dec; 25(6):425-30.
- Gómez E. Histerectomía por complicación de la operación cesárea. Rev Cubana Obstet Ginecol 1978; 4:60-2.
- Approvato M. Histerectomía en la infección materna ¿cuándo está indicada? Rev Esp Obstet Ginecol 2006; 45:497-512.
- Yansey K, Harlass E, Benson W. The perioperative morbidity of scheduled cesarean hysterectomy. Obstet Gynecol 2003; 81:206-10.
- Clark L, Koonings P, Pheland P. Placenta previa and prior cesarean section. Obstet Gynecol 2005; 66:89-92.
- Chávez J, Orozco E, Reyes B. Morbimortalidad materna en la cesárea histerectomía. Ginec Obstet Mex 2004; 35:555-61.
- Breen L. Postoperative hemorrhage in reoperative gynecologic surgery in Dave-Nichols. Mosby Year Book, 2003:252-62.
- Torreblanca E, Merchand G, Walter A. Ligadura de arterias hipogástricas. Análisis de 400 casos. Ginec Obstet Mex 2003; 61:242-6.
- Clark L. Uterine and hypogastric artery ligation. In: Pheland P, Clark L. Cesarean delivery. New York. Elsevier 2004:238-44.
- Wagaarachi T, Fernando L. Fertility following ligation of internal ileac arteries for life treatening obstetric haemorrhage: case report. Hum Reprod 2005 Jun; 15(6):1311-3.
















