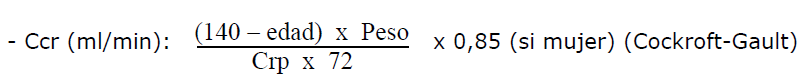Definición y Clasificación
La Insuficiencia Renal Crónica (IRC) se define como la reducción progresiva
e irreversible del filtrado glomerular. Las distintas fórmulas para el cálculo del FGR
se describen más adelante. La NKF (National Kidney Foundation) clasifica la IRC en
5 estadios [1], en función del filtrado glomerular renal (FGR) (Tabla I).
Tabla I. Clasificación de la IRC en función del Filtrado Glomerular (FGR)
Etiologías
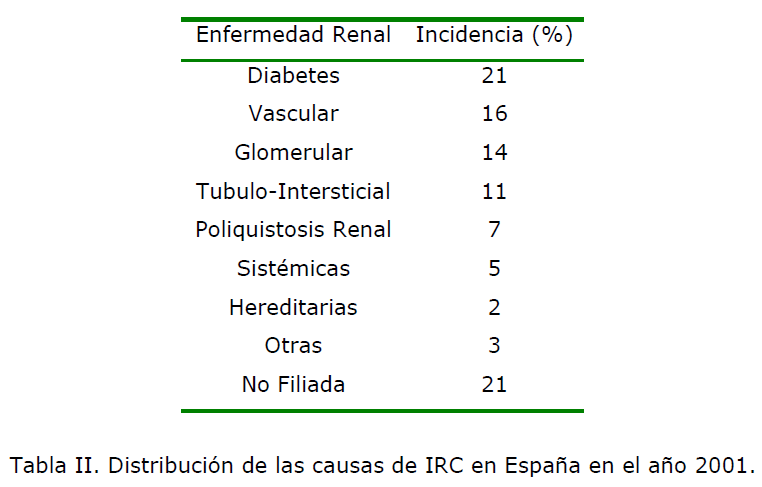
Las causas de IRC son múltiples y se pueden clasificar en distintos grupos
(Tabla II). Hay que destacar el fuerte incremento de la nefropatía diabética como
causa de IRC en los últimos años, representando en España más de la quinta parte
de los casos, y en EE.UU. hasta un 40%. Además, dado el incremento de la edad de
la población con insuficiencia renal, las causas de origen vascular también han
aumentado notablemente [2].
Tabla II. Distribución de las causas de IRC en España en el año 2001
Epidemiología
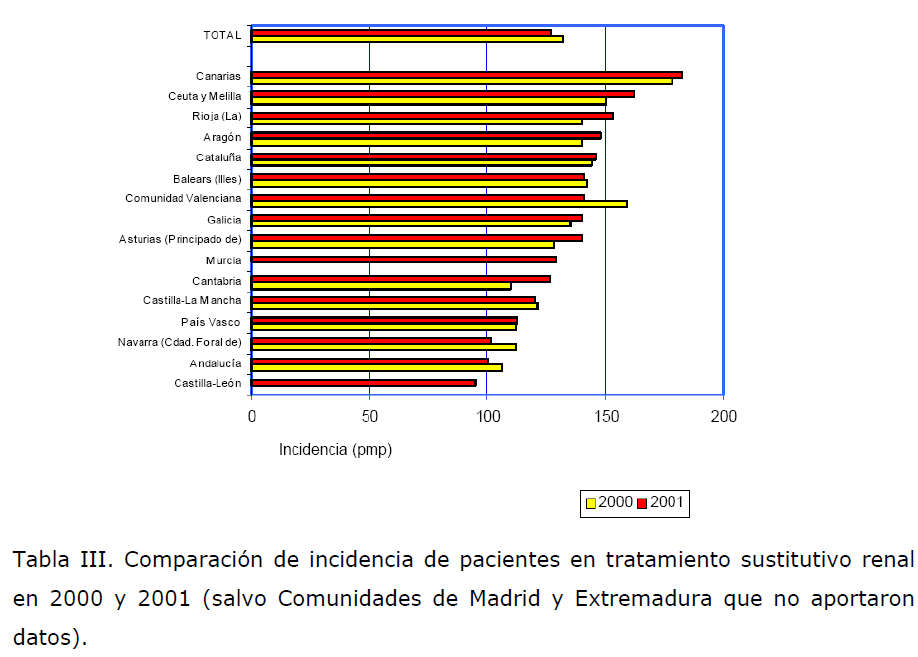
En España, en el año 2001, la prevalencia de pacientes en tratamiento
sustitutivo renal era de 885 por millón de población (PMP), lo que supone un
incremento del 4% respecto al año anterior. Según las técnicas, el 51% en HD, el
6% en diálisis peritoneal, y el 43% trasplantados. La incidencia global en el año
2001 de tratamiento sustitutivo fue de 128 PMP. La distribución de los pacientes
según la técnica fue la siguiente: el 87% en HD, el 12% en diálisis peritoneal, y un
1% de pacientes trasplantados [2]. Los datos por Comunidades Autónomas se
detallan en la Tabla III.
Tabla III. Comparación de incidencia de pacientes en tratamiento sustitutivo renal
en 2000 y 2001 (salvo Comunidades de Madrid y Extremadura que no aportaron
datos).
Estos datos nos dan idea de la importancia del manejo del paciente con IRC
para enlentecer y evitar en lo posible la aparición de complicaciones relacionadas
con esta enfermedad y reducir la necesidad de tratamiento dialítico.
Tabla III. Comparación de incidencia de pacientes en tratamiento sustitutivo renal
en 2000 y 2001 (salvo Comunidades de Madrid y Extremadura que no aportaron
datos).
Historia natural
En fases iniciales de la IRC, los pacientes suelen estar asintomáticos.
Cuando el FGR disminuye por debajo de 30 ml/min, pueden aparecer ciertos
síntomas como astenia y malestar general, en relación con anemia secundaria al
déficit de eritropoyetina, así como alteraciones hidroelectrolíticas (acidosis,
hiperpotasemia) y del metabolismo calcio-fósforo. Por debajo de 15 ml/min suelen
aparecer síntomas digestivos (náuseas, anorexia), cardiovasculares (disnea, edemas, cardiopatía isquémica) y neurológicos (insomnio, déficit de concentración).
Por debajo de estos niveles es necesaria la diálisis para evitar complicaciones
potencialmente mortales. La historia natural viene resumida de manera gráfica en
la Tabla IV [4].
Tabla IV. Historia natural de la Insuficiencia Renal Crónica (extraído de Normas de
Actuación Clínica de la Sociedad Española de Nefrología)
Evaluación del paciente con IRC
1. Anamnesis y exploración física. Una buena anamnesis nos orientará
hacia las posibles causas de IRC (evolución y severidad de diabetes, HTA
y otros factores de riesgo cardiovasculares, signos y síntomas de
enfermedad sistémica, datos sugestivos de enfermedad glomerular,
posibles tóxicos renales, antecedentes familiares, enfermedades
concomitantes, etc.), establecer la evolución de la enfermedad y
reconocer otros factores que puedan influir en su desarrollo y pronóstico.
En la tabla V se resumen los principales signos y síntomas que pueden
aparecer en la IRC [4].
Tabla V. Anamnesis y exploración física del paciente con Insuficiencia Renal Crónica
(extraído de la Guía Clínica de Insuficiencia Renal en Atención Primaria)
2. Pruebas de función renal. Como se ha comentado previamente, el FGR
nos permite clasificar la gravedad de la IRC y monitorizar su evolución a lo largo del
tiempo. Para medir el FGR en la clínica diaria se utiliza el Aclaramiento de
Creatinina (CCr) ya que la creatinina es una sustancia fácil de medir y se elimina
fundamentalmente por filtrado glomerular. Existen distintas maneras de medir el
CCr, que principalmente son:

Si no se dispone de orina de 24 horas se puede utilizar
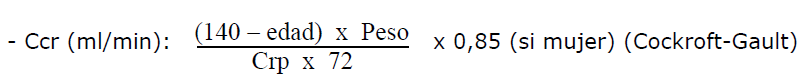
Cru: Creatinina en orina; Crp: Creatinina en plasma; si 24h de tiempo de recogida
son 1440 minutos. Ajustar a superficie corporal 1,73 m2
3. Hallazgos de laboratorio. En la tabla VI se resumen los distintos hallazgos
en las pruebas de laboratorio en las distintas fases de la IRC [4].
Tabla VI. Hallazgos de laboratorio en la Insuficiencia renal crónica (extraído de la
Guía Clínica de Insuficiencia Renal en Atención Primaria).
4. Pruebas de imagen. La ecografía constituye un método sencillo, rápido e
inocuo para el estudio de las enfermedades renales, por lo que es ampliamente
utilizada en nefrología, permitiendo visualizar tamaño, posición, ecogenicidad,
posibles asimetrías y malformaciones, signos de uropatía obstructiva y
diferenciación corticomedular. Podemos resumir las indicaciones de ecografía en
Atención Primaria en la tabla VII.
Tabla VII. Indicaciones de ecografía en Atención Primaria.
Otras pruebas de imagen son la urografía intravenosa, que nos ayuda a
evaluar la forma de los riñones y vía urinaria, CT, más utilizada para el estudio de
masas y quistes complicados, y la angio-RMN, muy útil para el estudio de patología
vascular renal, como estenosis de arteria renal, y que carece de riesgo de
nefrotoxicidad por contraste.
5. Biopsia Renal. La biopsia renal en la IRC sólo estaría justificada si su
resultado pudiera influir en el tratamiento de la enfermedad o ante la sospecha de
alguna enfermedad sistémica como el Lupus Eritematoso Sistémico, el Mieloma
Múltiple o una enfermedad glomerular progresiva. Hoy en día se realiza la mayoría
de las ocasiones de manera percutánea y bajo control ecográfico, con escasa tasa
de complicaciones.
Tratamiento conservador
El seguimiento del paciente con IRC debe realizarse de manera conjunta
entre el nefrólogo y el médico de atención primaria. Los objetivos del tratamiento
conservador de la IRC son:
- Enlentecer el deterioro de la función renal
- Detectar y corregir los factores que deterioran la función renal de manera
reversible
- Prevenir y tratar las complicaciones de la IRC
- Decidir sobre la inclusión en programa de diálisis-trasplante
- Seleccionar el método de tratamiento inicial
- Educar al paciente y a su familia
- Atender aspectos psicológicos y sociales
- Preparar con suficiente antelación para el tratamiento sustitutivo renal
- Iniciar oportunamente el tratamiento sustitutivo renal
Para ello será fundamental el control médico exhaustivo con las siguientes
consideraciones
- Restricción proteica: la dieta hipoproteica retrasa la aparición de síntomas
urémicos, aunque nunca debe indicarse una cantidad inferior a 0,6 g/kg/día,
pues puede ser causa de malnutrición. Debe aconsejarse únicamente en
estadios finales de la enfermedad (NKF IV-V).
- Agua y sal: la ingesta hídrica depende de la diuresis residual de cada paciente,
siendo recomendable, en general, entre 1,5-3 l/día. La sal de la dieta debe ser restringida para controlar la hipervolemia y la hipertensión, y en ocasiones es
necesario el uso de diuréticos, recomendándose los de asa para los pacientes
con IRC y evitando los ahorradores de potasio.
- Bicarbonato: cuando el FGR es inferior a 25 ml/min, normalmente se requiere
aporte exógeno de bicarbonato, aunque hay variación según la función renal
residual, las características de cada paciente y la etiología de la IRC (diabetes
mellitus, tubulointersticial, etc). Iniciar tratamiento si bicarbonato menor de 18
mmol/l, ajustando dosis en función de la respuesta (dosis entre 2-6 g/24h)
- Calcio-Fósforo: el control del balance de Calcio y Fósforo es fundamental para
prevenir el hiperparatiroidismo secundario y las osteodistrofia renal. Su control
variará según los niveles de Calcio, Fósforo y PTH en cada paciente, requiriendo
el uso sólo o combinado de quelantes del fósforo, con o sin calcio, y vitamina D,
además de la restricción dietética de fósforo. Existen distintos tipos de
quelantes del fósforo, con Calcio: acetato cálcico (Royen®), carbonato cálcico
(Caosina®, Mastical®), con Aluminio (evitar en lo posible): hidróxido de Aluminio
(Pepsamar®, Alugel®), y sin Calcio ni Aluminio: Sevelamer (Renagel®). Las dosis
variarán según respuesta y monitorizando niveles de Calcio, Fósforo y PTH, para
mantener un producto Calcio-Fósforo (Ca x P) menor de 55.
- Anemia: los pacientes con IRC presentan anemia normocítica normocrómica
producida fundamentalmente por el déficit de eritropoyetina. La administración
exógena de eritropoyetina (EPO) mejora la supervivencia, disminuye la
morbimortalidad, fundamentalmente por disminución de los eventos
cardiovasculares, y aumenta la calidad de vida de los pacientes. Debe
asegurarse un depósito de hierro adecuado (ferritina >100 ng/ml) previo al
inicio del tratamiento con EPO, además de descartar otras causas frecuentes de
anemia.
- Control de la HTA: el control de la HTA es fundamental para enlentecer la
progresión de la enfermedad renal, así como la de todo el sistema
cardiovascular. Especialmente indicados por su efecto nefroprotector
(enlentecimiento de la progresión de la IRC de cualquier etiología,
especialmente diabetes) están los IECA/ARAII. La elección del fármaco o
fármacos ha de ser individualizada, vigilando estrechamente la aparición de
efectos secundarios (edemas, fracaso renal agudo hemodinámico,
hiperpotasemia, etc) y teniendo en cuenta las posibles contraindicaciones de
cada uno de ellos.
- Control de factores cardiovasculares: el control glucémico en los pacientes
diabéticos, el control lipídico, el ejercicio moderado y el abandono del hábito
tabáquico deberían ser objetivo fundamental para cualquier médico responsable de enfermos con IRC, siguiendo las recomendaciones sobre factores de riesgo
cardiovasculares (HbA1c <7%, LDL-col <100, etc).
Criterios de derivación
Numerosos estudios han demostrado la importancia de la referencia precoz
al nefrólogo de los pacientes con patología renal [5]. Aunque los criterios de
derivación no están consensuados, se podrían resumir en:
- Insuficiencia renal con CCr confirmado <90 ml/min
- Proteinuria o microhematuria en el sedimento
- Alteraciones analíticas en sangre y orina sospechosos de afectación renal
- Sospecha de HTA maligna con signos de retinopatía hipertensiva o
afectación cardiaca.
- HTA refractaria a tratamiento
- HTA con sospecha de secundarismo
- HTA con deterioro de función renal, hematuria y/o proteinuria
- Diabetes Mellitus con aumento o persistencia de microalbuminuria
- Diabetes Mellitus con presencia de proteinuria
- Diabetes Mellitus con HTA >130/80 mmHg a pesar de tratamiento
En resumen, la IRC constituye una enfermedad cada vez más frecuente en
nuestro medio debido al envejecimiento de la población, y al aumento en la
incidencia de determinadas patologías como la diabetes mellitus. El manejo
estrecho del paciente es fundamental, con un enfoque destinado a prevenir las
complicaciones de la IRC. La IRC es una patología con alta morbilidad
cardiovascular en la que la detección precoz, remisión adecuada a Nefrología y el
trabajo en equipos multidisciplinares, especialmente con Atención Primaria, puede
conseguir el retraso del inicio de diálisis, mejorar la morbimortalidad y calidad de
vida de estos pacientes.
Bibliografía
- National Kidney Foundation: K/DOQI clinical practice guidelines for chronic kidney disease: evaluation, classification, and stratification. Am J Kidney Dis, 2002 Feb;39(2 Suppl 1):S1-266
- López Revuelta K, et al: Informe de diálisis y trasplante año 2001 de la Sociedad Española de Nefrología y Registros Autonómicos. Nefrología 2004;1:21-33
- Normas de Actuación Clínica de la Sociedad Española de Nefrología. www.senefro.org.
- Guía Clínica de la Insuficiencia Renal en Atención Primaria. www.semergen.es.
- Documento de Consenso 2002 sobre pautas de detección, prevención y tratamiento de la nefropatía diabética en España. Nefrologia, 2002;22(6):521-530
1389