Key words
Delivery induction, prostaglandins, Misoprostol, retrospective studies, descriptive epidemiology.
Introducción
El conocimiento profundo de la fisiopatología de las enfermedades asociadas al embarazo y su repercusión sobre la madre y el feto así como de los métodos actuales de vigilancia materno fetal ha permitido al Obstetra poder determinar el momento más conveniente para la interrupción del embarazo y así evitar el mayor deterioro que puede ocurrir de continuar el mismo.
La inducción del parto es uno de los recursos actualmente existente para terminar el embarazo, ya sea por causas maternas, fetales o ambas. Este proceder incrementa los indicadores de morbimortalidad materno fetal por estar estrechamente vinculado al parto distócico [1].
El estado del cuello uterino según describió originalmente Bishop es el factor más importante para la inducción exitosa del trabajo de parto. La puntuación de Bishop es el predictor único más confiable de parto vaginal en intento de inducción [2].
Las investigaciones sobre el inicio del trabajo de parto han mostrado que existen un sinnúmero de sustancias y mecanismos involucrados en el mismo y estudios recientes apoyan que un elemento importante lo constituyen las prostaglandinas [3].
El papel de las prostaglandinas (PGs) en el desencadenamiento del trabajo de parto es a través de efectos bioquímicos directos sobre el tejido colágeno cervical promoviendo su reblandecimiento [4,5].
Estas sustancias han sido administradas por distintas vías, a diferentes dosis y a intervalos diversos [7,8]. Algunos investigadores han informado disminución de los tiempos de inducción y en las tasas de operación cesárea, así como la obtención de neonatos en mejores condiciones [9-11].
Las múltiples vías de administración de las PGs le dan mayor versatilidad y confort que la oxitocina, ya que ésta requiere un sistema de infusión ajustado que implica mayor personal de vigilancia y costo más elevado. La administración local (vaginal) ha sido preferida por su forma de presentación, fácil uso, adecuada absorción y buen efecto local sobre la estructura cervical. Las PGs más usadas son la E1 y E2, ésta última, a diferencia de la E1, genera reacciones adversas como fiebre, náuseas y diarreas, lo que hace que su uso sea más limitado [12-14].
En el Hospital General Provincial Docente de Morón se ha constatado un elevado por ciento de fracasos en las inducciones del parto. Por sólo citar cifras, en 1996 más del 60% de las mismas terminaron en distocias, con un predominio importante de la operación cesárea [15].
Teniendo en cuenta que la utilización de PGs constituye una alternativa interesante al uso de la oxitocina en la inducción del parto que ayudaría a reducir en gran medida el fracaso de la misma, nos decidimos a realizar una investigación para corroborar la utilidad del Misoprostol, análogo de la PG E1 (Cytotec), en la inducción del parto en embarazadas seleccionadas en el Servicio de Gineco-Obstetricia del Hospital General Provincial Docente “Roberto Rodríguez” de Morón, Ciego de Ávila, Cuba.
Metodología
Se realizó una investigación observacional descriptiva para corroborar la utilidad del Misoprostol, análogo de la PG E1 (Cytotec) en la inducción del parto de las gestantes seleccionadas para el proceder en el Servicio de Gineco-Obstetricia del Hospital General Provincial Docente “Roberto Rodríguez” de Morón en el período comprendido entre el 1º de enero y el 31 de diciembre de 2005.
El universo de trabajo estuvo constituido por todas las gestantes a las que se les indujo el parto con Misoprostol. Se excluyeron las embarazadas con cicatrices uterinas previas, embarazo múltiple, malposiciones fetales, alergia conocida al fármaco, glaucomatosas y asmáticas. Previa inducción del parto se les realizó a todas las gestantes el score de Bishop que evalúa si las condiciones cervicales son favorables o no. El fármaco (Cytotec, Misoprostol) se colocó en el fondo de saco posterior; la dosis inicial fue de 50 microgramos (¼ de tableta), incrementándose en 50 microgramos cada 2 horas hasta alcanzar una actividad uterina satisfactoria. La dosis máxima que se utilizó fue de 200 microgramos (una tableta) cada 2 horas, en tanto que la dosis total aceptada para la inducción fue de 600 microgramos (3 tabletas).
Se consideró como inducción fallida cuando la paciente no desencadenó el trabajo de parto después de 12 horas de comenzada la misma o cuando no se logró actividad uterina útil con la dosis máxima prefijada (600 microgramos) transcurrido este tiempo. Fue inducción exitosa cuando la paciente inició trabajo de parto dentro del tiempo establecido y con la dosis requerida.
Durante la inducción se vigiló la paciente según los niveles de atención establecidos para la misma [3]. La técnica de recolección de la información usada fue la encuesta, la que se confeccionó acorde a los objetivos propuestos en la investigación.
La información recogida fue vertida a una base de datos Electrónica en el Programa EP/INFO 2003 y procesada en una microcomputadora Pentium IV con 512 Megas de RAM y Disco Duro de 120 Gigas.
Como medida de resumen de la información se usó la proporción (%).
Control Semántico
Inducción del trabajo de parto: Es la producción de contracciones
miometrales uterinas antes de su inicio espontáneo, que estimula el cuello uterino para borrarse y dilatarse, a fin de permitir el paso subsiguiente del feto [1,3].
Score o puntuación de Bishop: Evalúa desde el punto de vista cuantitativo si las condiciones cervicales son favorables o no para la inducción del parto apoyándose en diferentes parámetros [3].
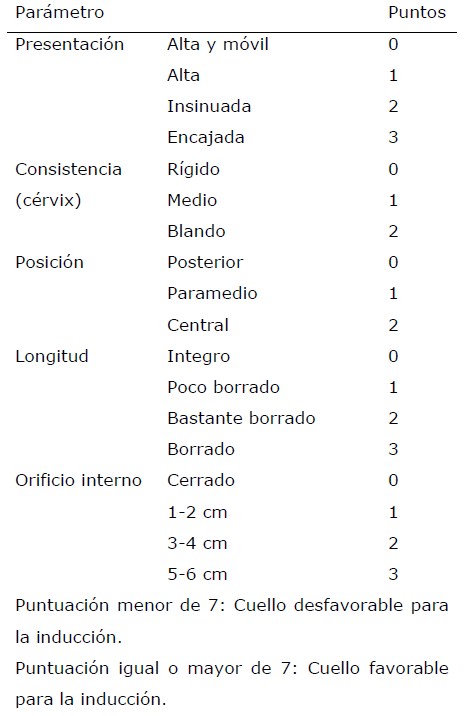
OBJETIVOS
Generales
1. Corroborar la utilidad del Misoprostol (Cytotec) en la inducción del parto.
Específicos
1. Distribuir las gestantes investigadas según:
• Edad materna.
• Edad gestacional.
• Indicaciones de la inducción.
• Resultado de la inducción.
• Resultado de la inducción e indicación.
• Resultado de la inducción y paridad.
• Resultado de la inducción y dosis usada.
• Alteraciones maternas y fetales durante la inducción.
• Modalidad del parto.
• Resultado de la inducción e Indice de Bishop previo a la misma.
2. Distribuir las pacientes con inducción exitosa según tiempo transcurrido entre el comienzo de la inducción y el inicio del trabajo de parto.
3. Determinar la frecuencia de recién nacidos según el conteo de apgar al minuto y a los 5 minutos.
Análisis y Discusión de los Resultados.
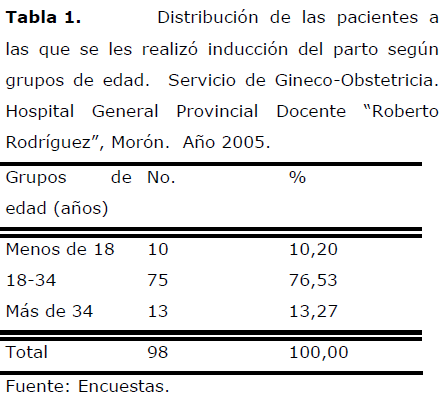
Tabla 1. Distribución de las pacientes a las que se les realizó inducción del parto según grupos de edad. Servicio de Gineco-Obstetricia. Hospital General Provincial Docente “Roberto Rodríguez”, Morón. Año 2005.
Al analizar esta tabla se observa que el mayor por ciento de pacientes (75,53%) pertenecía al grupo de edad de 18 a 34 años (76,53%), lo que resulta lógico si se tiene en cuenta que en estas edades se produce la mayor frecuencia de parto.El 10,20% de las pacientes tenía menos de 18 años y el 13,27% más de 34 años.
En un estudio similar realizado en el Hospital “Cayetano Heredia” en Lima, Perú, González [20] encontró que el grupo de edad más frecuente fue el de 25 a 30 años, con una edad mínima de 17 años y máxima de 42.
Margulies [21], en su investigación informa que el 74% de las pacientes inducidas con Misoprostol pertenecía al grupo de edad de 18 a 35 años y García [22] reporta un promedio de edad de 26,2±5,2 años, resultados que coinciden con los encontrados en este trabajo.
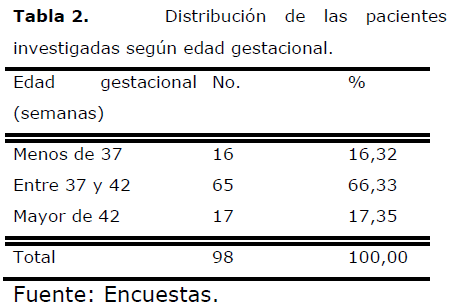
Tabla 2. Distribución de las pacientes investigadas según edad gestacional.
Fuente: Encuestas.
De las pacientes a las que se les indujo el parto con Misoprostol, el 66,33% tenía edad gestacional entre 37 y 42 años, el 17,35% más de 42 semanas y el 16,32% menos de 37 semanas.
García [22] consigna un 71,20% de inducciones con Cytotec en embarazos a término. Sin embargo, González [20] y Margulies [21] reportaron frecuencias superiores de embarazos a término (79,22% y 80,35% respectivamente).
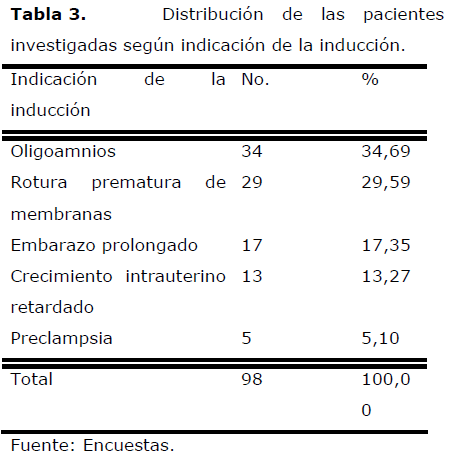
Tabla 3. Distribución de las pacientes investigadas según indicación de la inducción.
Las indicaciones para la inducción más frecuentes fueron: el oligoamnios (34,69%), la rotura prematura de membranas (29,59%) y el embarazo prolongado (17,35%).
En el mismo orden de frecuencia citan también estas indicaciones Hennessey [23] y Bennett [24].
Mosler [25] y García [22] señalan como principal indicación al embarazo prolongado, seguido en orden de frecuencia por la preclampsia.

Tabla 4. Distribución de las pacientes investigadas según resultado de la inducción.
Durante el año 2005 se realizaron 98 inducciones del parto con Misoprostol en pacientes seleccionadas; de ellas, 88 (89,80%) fueron consideradas como exitosas y sólo el 10,20% resultaron fallidas.
Mosler y colaboradores [25] analizaron en un estudio aleatorio a futuro la eficacia de las tabletas de Misoprostol administradas por vía intravaginal a dosis crecientes de 50 mcg para inducir el trabajo de parto. Conforme aumentaban la dosis progresivamente, más pacientes tenían éxito en la inducción, logrando trabajo de parto activo en el 91,20% de los casos.
Margulies [21] y Campbell [22] reportan frecuencias de éxito inferiores a la alcanzada en esta investigación (73% y 55% respectivamente).
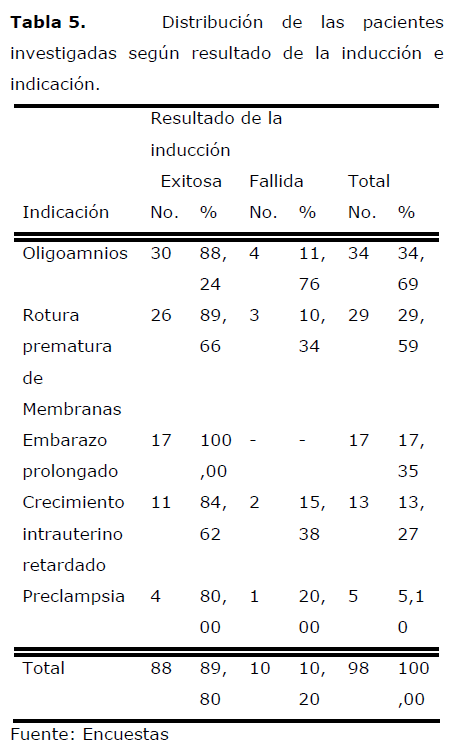
Tabla 5. Distribución de las pacientes investigadas según resultado de la inducción e indicación.
Al analizar esta tabla se puede observar que en cada una de las indicaciones el 80,00% o más de los casos resultaron inducciones exitosas, destacándose el embarazo prolongado con un 100,00% de éxito.
Wing y Paul [27] en una investigación realizada en el “Womens and Children Hospital” de la Universidad de California, señalan un 86,70% de inducciones exitosas con Misoprostol en pacientes con rotura prematura de membranas (RPM) después de las 36 semanas de gestación.
La buena respuesta a la inducción con Cytotec en pacientes con embarazo prolongado es también advertida por Magtibay [28], Sánchez [29] y Toppozada [30] con un 100% de éxito.
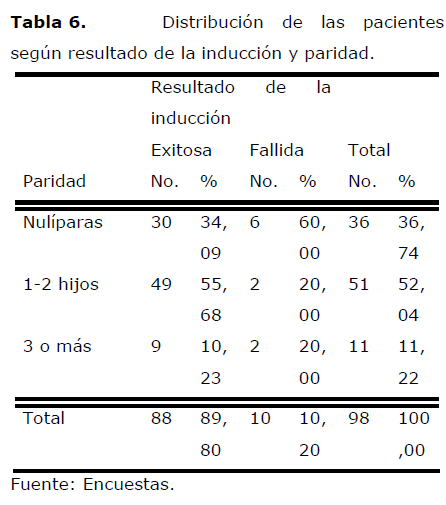
Tabla 6. Distribución de las pacientes según resultado de la inducción y paridad.
En esta tabla se aprecia que el mayor por ciento de las pacientes en que la inducción fue exitosa tenía uno o más hijos, (61,95%), las restantes eran nulíparas (34,09%).
Estos resultados coinciden con los consignados por Mackenzie [11], el que obtuvo un éxito de inducción de 63% en pacientes con uno o más hijos. Similares porcentajes de éxito reportan Flynn [31], Surbek [32] y Adair [33].
González [20] señala en su estudio un 80,00% de inducciones exitosas en pacientes nulíparas (12 de 15) y un 100,00% en las que tenían uno o más hijos (15 de 15).
Margulies [21] no encontró relación entre la paridad y el éxito de la inducción con Misoprostol.
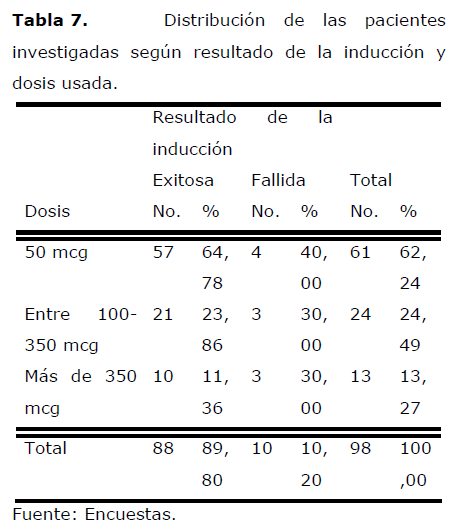
Tabla 7. Distribución de las pacientes investigadas según resultado de la inducción y dosis usada.
La mayor proporción de las pacientes en que la inducción fue existosa (64,78%) la dosis usada fue la mínima (50 mcg de Misoprostol). En el 23,86% de los casos la dosis requerida osciló entre 100 y 350 mcg y sólo el 11,36% necesitó más de 350 mcg.
En los casos de fallo de inducción, 4 pacientes (40,00%) requirieron una dosis de 50 mcg; en 3 (30,00%) se usaron dosis entre 100 y 350 mcg y en 3 (30,00%) dosis superiores a los 350 mcg.
Margulies [21] encontró un 50% de inducciones exitosas en embarazos menores de 37 semanas y un 66,6% entre las 37 y 42 semanas con dosis única de 50 mcg de Misoprostol.
Rodríguez [34], en un trabajo realizado en el Hospital “García de Orta” (Portugal), evaluó la eficacia del Misoprostol intravaginal en la inducción del parto con dosis fraccionadas de 50 mcg, obteniendo un 72,0% de éxitos con la primera dosis y un 88% después de 6 dosis.
Windrim [35] reporta un éxito de 66,4% con 50 mcg, llegando hasta un 90,2% cuando aumentaba la dosis hasta un máximo de 600 mcg. Similares resultados son expuestos por otros autores [29,34,36].
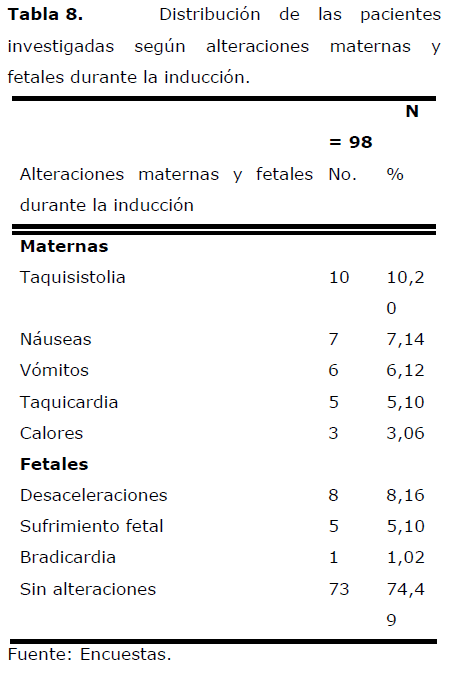
Tabla 8. Distribución de las pacientes investigadas según alteraciones maternas y fetales durante la inducción.
En esta tabla se analizan las alteraciones maternas y fetales encontradas durante la inducción, predominando en las primeras la taquisistolia, (10,20%), las náuseas (7,14%) y los vómitos (6,12%). En el caso de las fetales, se destacan las desaceleraciones (8,16%) y el sufrimiento fetal (5,10%).
En el 74,49% de los casos no se presentaron alteraciones.
La taquisistolia observada en las pacientes investigadas fue también la alteración más frecuente encontrada por Bennett [24], Magtibay [28], Sánchez [29] y Rodríguez [34] (22,0%; 18,6%; 21,3% y 18,0% respectivamente).
Adair [33] señala un 38,7% de taquisistolia con dosis de Misoprostol superiores a los 200 mcg, sin embargo, no reporta alteraciones fetales.
Margulies [21] consignó un 5,3% de vómitos y calores y no observó efectos adversos ni en el feto ni el neonato. González [20] reporta un 10,0% de náuseas y vómitos y un 5,0% de bradicardia fetal.
Sciscione [37] presenta un caso de rotura uterina secundaria al uso de Misoprostol intravaginal para inducción del parto, en una paciente con antecedentes de cesárea previa.

Tabla 9. Distribución de las pacientes investigadas según modalidad del parto.
El mayor por ciento de las inducciones efectuadas terminaron en parto eutócico (74,49%), al 18,37% se le realizó cesárea y un 7,14% fueron partos instrumentados.
Ekman y colaboradores [38] lograron partos eutócicos en 17 de 19 mujeres inducidas con prostaglandinas, para un 89,47%.
Rodríguez [34] reporta un 80,12% de partos eutócicos y un 14% de operación cesárea en estas pacientes.
Vengalil [39] y Bamigboye (40) informan frecuencias de operación cesárea de 23,0% y 26,5% respectivamente, cifras superiores a las encontradas en esta investigación.
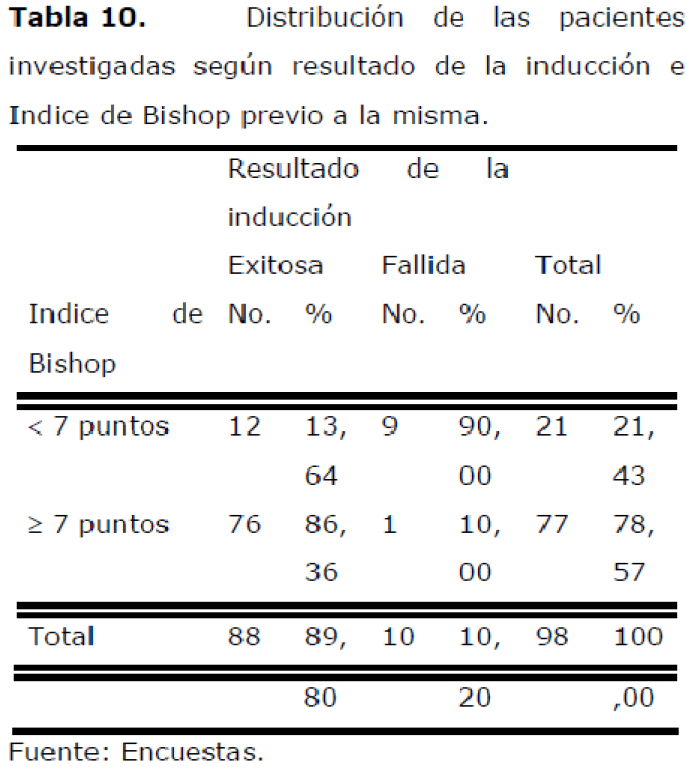
Tabla 10. Distribución de las pacientes investigadas según resultado de la inducción e Indice de Bishop previo a la misma.
De las pacientes con inducción exitosa, la mayor proporción tenía un Indice de Bishop igual o superior a 7 puntos (86,36%). En el 90,00% de los casos de fallo de inducción, el Indice de Bishop era menor de 7 puntos.
Magtibay [28] obtuvo un 22% de inducciones exitosas en pacientes con test de Bishop menor de 7 puntos. Sullivan [41] señala una evidente mejoría al test de Bishop después de una tercera dosis de Misoprostol (incremento de 50 mcg cada 2 horas), logrando éxito en el 83,4% de las inducciones.
Macer [42] realizó inducción con Misoprostol en 80 pacientes divididas en 2 grupos; un primer grupo con test de Bishop menor de 7 puntos y otro con Bishop igual o superior a 7 puntos, no encontrando diferencias significativas en cuanto a las tasas de parto vaginal, parto quirúrgico o cesárea en ambos grupos.
Kramer [43], en un estudio realizado en la Universidad de Nuevo México, comparó mujeres que recibieron tabletas vaginales de Misoprostol y oxitocina intravenosa y encontró que el primero era más eficaz para promover el parto vaginal en 24 horas (17 de 19 mujeres) que la oxitocina sola (8 de 19) con puntuaciones cervicales de Bishop menores de 7 puntos.
En la Tabla 11 aparece la distribución de los recién nacidos según el conteo de Apgar, observándose que el 94,90% de los mismos tenían un Apgar superior a los 7 puntos en el primer minuto de vida. Sólo 5 recién nacidos tuvieron Apgar bajo en este tiempo: uno severamente deprimido (1,02%) y 4 moderadamente (4,08%).
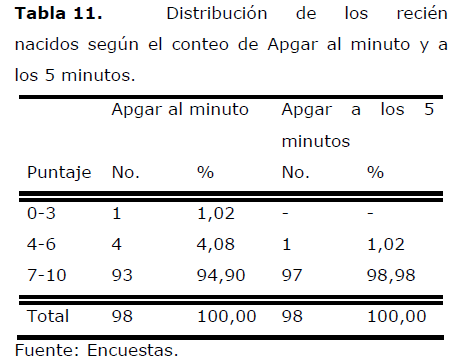
Tabla 11. Distribución de los recién nacidos según el conteo de Apgar al minuto y a los 5 minutos.
De los neonatos deprimidos, sólo uno mantenía un conteo de Apgar entre 4 y 6 a los 5 minutos, observándose un 98,98% de recién nacidos vigorosos. Wing y Paul [27] reportan un 11% de recién nacidos con Apgar menor de 7 al minuto y un 2% a los 5 minutos.
Merrell [44] encontró 2 neonatos con Apgar bajo a los 5 minutos de vida en 62 pacientes inducidas con Misoprostol. Sánchez [45], en su estudio, señala que la incidencia de Apgar bajo a los 5 minutos e ingresos en la Unidad de Cuidados Intensivos Neonatales fue similar tanto en las pacientes en las que se usó Misoprostol en la inducción del parto como en aquellas que iniciaron trabajos de parto espontáneamente.
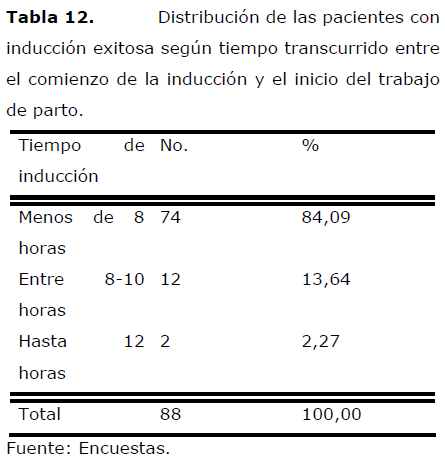
Tabla 12. Distribución de las pacientes con inducción exitosa según tiempo transcurrido entre el comienzo de la inducción y el inicio del trabajo de parto.
Al analizar el tiempo transcurrido entre el comienzo de la inducción y el inicio del trabajo de parto se observa que el 84,09% del total de inducciones exitosas inició trabajo de parto en menos de 8 horas, el 13,64% entre 8 y 10 horas y sólo el 2,27% en 12 horas.
Margulies [21] reporta un 73% de inicio de trabajo de parto en las primeras 8 horas de inducción con Misoprostol.
Novakov [46] informa que el 98,6% de sus inducciones inició trabajo de parto en las primeras 12 horas.
El metanálisis de 5 estudios adecuados de comparación de prostaglandinas vaginales con oxitocina para inducir el trabajo de parto concluyó que fue menos frecuente la inducción fallida y el parto no vaginal en 12 horas con prostaglandinas que con oxitocina [47].
Conclusiones
1. El Misoprostol resulto ser un medicamento útil en la inducción del parto, lográndose un elevado porciento de inducciones exitosas, sobre todo en pacientes que tenían uno o más hijos y test de Bishop igual o superior a 7 puntos.
2. Las indicaciones de inducción más frecuentes fueron: el Oligoamnios, la Rotura Prematura de Membranas y el Embarazo Prolongado.
3. El 64,78% de las pacientes tuvo una inducción exitosa con la dosis mínima de Misoprostol (50 mcg), iniciando trabajo de parto antes de 8 horas de aplicado el medicamento.
4. Las alteraciones más frecuentes durante la inducción fueron: La taquisistolia y las náuseas en la madre y las desaceleraciones y el sufrimiento fetal en el recién nacido.
5. El parto fue eutócico en el 74,49% de las pacientes investigadas.
6. El 94,90% de los recién nacidos tenía un apgar superior a los 7 puntos en el primer minuto de vida.
1164
References
- Mackenzie Z. Labor induction including pregnancy termination for fetal anomaly. In: James K, Steer I, Weiner P, Gonik B. Risk pregnancy manage-ment option. Philadelphia. WB Swinders; 1994.
- Kennedy H, Quinn MA, Howie AW, Calder AA. Single shot prostaglandin gel for labor induction. Prostaglandins 1998; 15:169-73.
- Creasy K, Resnik R. Medicina materno fetal: Principios y prГЎctica. Editorial MГ©dica Panamericana 2000:414.
- Uldbjerg N, Ekmon G, Malmstrom A. Biochemical and morphological chan-ges in human cervix after local application of prostaglandin in pregnancy. Lancet 1991;1:267-8.
- Uldbjerg N, Ekmon G, Malmstrom A. Ripening of the human uterine cervix related to changes in collagen, glycosaminoglicons and collagenolytic activi-ty. Am J Obstet Gynecol 1999; 147:662-6.
- Bernstein P, Leyland N, Gurland A, Gore D. Cervical ripening and labor in-duction with prostaglandin: A placebo-controlled study. Am J Obstet Gynecol 1997;156:336-40.
- Ekmon G, Forman A, Marsal K, Ulnsten U. Evidence intravaginal versus in-tracervical application of prostaglandin for cervical priming and induction of labor at patients with an unfavorable cervix state. Am J Obstet Gynecol 2000;147:657-61.
- Wilson PD. A comparison of four methods of ripening the unfavorable cer-vix. Br J Obstet Gynecol 1999; 85:941-4.
- Aighelboim I, Magnelli A, Zighelboim I. Parto inducido y espontГЎneo. Su duraciГіn y frecuencia horaria. Gynec Obst Mex 2001; 65:470-3.
- Macer J, Morer L, Chan S. Elective induction of labor: a retrospective study complications and outcome. Am J Obstet Gynecol 2002; 166:1690-7.
- Mackenzie Z, Bradley S, Embrey P. A simpler approach to labor induction using lipid-based prostaglandin vaginal suppository. Am J Obstet Gynecol 1981; 141:158-62.
- Zighelboim I, SuГЎrez M. InducciГіn electiva del trabajo de parto. Gac Med Caracas 1996; 104:32-47.
- Wilailak S, Seropola N, Chaturachinda K. Elective induction of labor. J Med Ass Thailand 1993; 76 Suppl I: 44-7.
- Jarvelin R, Hortikainen L, Rantakallio P. Labour induction policy in hospitals of different levels of specialization. Br J Obstet Gynecol 1993;100:310-5.
- CastellГіn E. CesГЎrea primitiva. Indicaciones mГЎs frecuentes. MorГіn: Hospital General Provincial Docente “Roberto RodrГguez”, 2003.
- Salvador M. Prostaglandinas, prostaciclina, tromboxano A2 y leucotrienos. Goodman and Gilman. En: Bases farmacolГіgicas de la terapГ©utica. 7ВЄ ed. Editora Panamericana. Buenos Aires, 2003:627-39.
- Hamberg M, Samuelsson B. On the metabolism of prostaglandins E1 and E2 in man. J Biol Chem 1971;246:6713-21.
- Ekman G, Malmstron A, Uldbjerg N, Ulmsten U. Cervical collagen: An important regulatory of cervical function in term labor. Obstet Gynecol 1986; 67:633.
- GonzГЎlez M. InducciГіn de parto con tabletas vaginales de PG E1. Rev Latin Perinat 1987; 7:59-69.
- Margulies M, Voto L, Catuzzi P, Uranga F. InducciГіn del trabajo de parto con un anГЎlogo de la PG E1. Prensa MГ©dica Argentina 1991;78:9-13.
- GarcГa A, et al. Modificaciones cervicales inducidas con PG E1. Estudio do-blemente ciego. Ginec Obstet Mex 1999;58:8-13.
- Hennessey H, Rayborn F, Stewart D, Liles C. Pre eclamsia and induction of labor: a randomized comparison of PG E1 as intracervical gel, with oxytocin immediately, or as a sustained release vaginal insert. Am J Obstet Gynecol 1998 Nov; 179(5):1204-9.
- Bennet A, Brett K, Crane M, Hutchens D, Young C. A masted randomized comparison of oral and vaginal administration of misoprostol for labor in-duction. Obstet Gynecol 2000 Oct; 92:481-6.
- Mosler P, Necas M, Machac J. Misoprostol and induction of labor on effecti-ve method of treating prolonged pregnancy. Ceska Gynecol 1998 Aug;63(4):325-6.
- Campbell J. Induction of labour using prostaglandin. Clin Exp Obstet Gyne-col 1994; XI: 1-5.
- Wing A, Paul H. Induction of labor with misoprostol for premature rupture of membranes beyond thirty six week’s gestation. Am J Obstet Gynecol 1999 Jul; 179(1):94-9.
- Magtibay M, Ramin D, Harris Y, Ramsey S, Ogburn L. Misoprostol as a la-bor induction agent. J Matern Fetal Med 1999 Jan-Feb; 7(1):15-8.
- SГЎnchez L, Peterson E, Delke I, Gaudier L, Kaunitz M. Labor induction with prostaglandin E1 misoprostol compared with dinoprostone vaginal insert: a randomize trial. Obstet Gynecol 2000 Mar;91(3):401-5.
- Toppozada K, Anwar Y, Hassan A. Oral or vaginal misoprostol for induction of labor. Int J Gynaecol Obstet 1997 Feb;56(2):135-9.
- Flynn A. Intravaginal misoprostol: A new option for labor induction. J Fam Pract 1997 Jan;44(1):31.
- Surbek V, Fehr M, Hosli I, Holzgreve W. Oral misoprostol for third stage of labor: a randomize placebo controlled trial. Obstet Gynecol 1999 Aug;94(2):255-8.
- Adair D, et al. Oral or vaginal misoprostol administration for induction of labor: a randomize, double blind trial. Obstet Gynecol 1998 Nov;92(5):810-3.
- RodrГguez R, et al. Induction of labor with intravaginal administration of misoprostol. Int J Gynaecol Obstet 2001 Mar;60(3):233-7.
- Windrim R, Bennett K, Mundle W, Young C. Oral administration of miso-prostol for labor induction: a randomized controlled trial. Obstet Gynecol 1999 Mar;89(3):292-7.
- Buser D, Mora G, Arias F. A randomize comparison between misoprostol and dinoprostone for cervical ripening and labor induction in patients with unfavorable cervices. Obstet Gynecol 2000, Apr;89(4):581-5.
- Sciscione C, Nguyen L, Manley S, Shlossman A, Colmongen H. Uterine rupture during preinduction cervical ripening with misoprostol in a patient with a previous cesarean delivery. Anst NZJ Obstet Gynaecol 1999 Feb;38(1):96-7.
- Ekman G, Granstrom L, Ulmstem U. Induction of labor with intravenous oxytocin or vaginal PG E1: a randomize study. Acta Obstet Gynecol Scand 2000.65:857-9.
- Vengalil R, Guinn A, Olabi F, Burd I, Owen J. A randomized trial of miso-prostol and extra amniotic saline infusion for cervical ripening and labor in-duction. Obstet Gynecol 1998 May; 91:774-9.
- Bamigboye A, Merrell A, Hofmeyr J, Mitchell R. Randomized comparison of vaginal misoprostol with syntometrine for management of third stage of la-bor. Acta Obstet Gynecol Scand 1998 Feb;77(2):178-81.
- Sullivan A, Berton W, Poach H, Smith G, Martin W. Combining Medical and mechanical methods of cervical ripening. Does it increases the likelihood of successful induction of labor? J Reprod Med 1999 Nov;41(4):823-8.
- Macer J, Buchanan D, Yonekura L. Induction of labor with prostaglandin E1 vaginal. Obstet Gynecol 1999; 63:664-8.
- Kramer L, Gilson J, Morrison S, MartГn D, GonzГЎlez L. A randomized trial of misoprostol and oxytocin for induction of labor safety and efficacy. Obstet Gynecol 1999 Mar;89(3):387-91.
- Merrell A, Koch A. Induction of labour with intravaginal misoprostol in the second and third trimesters of pregnancy. S Afr Med J 2001 Oct;85(10):1088-90.
- SГЎnchez R, Kaunitz M, Wears L, Delke I, Gaudier L. Misoprostol for cervical ripening and labor induction: a meta-analysis. Obstet Gynecol 2000 Apr;89(4):633-42.
- Novakov A, Segedi D, Milasnovic L, ,Vejnovic T, Curcic A. Induction of la-bor by endocervical application of prostaglandins and intravenous infusion of oxytocin in postterm pregnancy. Med Pregl 2002 Sep-Oct; 51:419-26.
- Keirse C. Vaginal prostaglandin v/s oxitocin for induction of labour. In: En-kim W, Keirse C, Renfrew J and Neilsen P. Eds Pregnancy and childbirth module. Cochrane Database of Systematic Reviews. Review No. 04538, 2003. Disk Issue 2. Oxford: Update software, 2003.


















