La pérdida de uno o más dedos de la mano es un evento que marca la vida de una persona, ya sea de manera traumática o congénita, ocasionándoles alteraciones funcionales y discapacidad. Hablando específicamente del pulgar, este dedo constituye el 50% de la función de la mano. Con los avances médicos los métodos de reconstrucción han cambiado y consecuentemente los resultados de las transferencias de dedo del pie a mano han mostrado mejorías desde la década de los 80s.
Caso clínic: Paciente femenina de 10 años de edad, procedente de Nacaome, Honduras, escolar, diestra, con historia de amputación de pulgar derecho secundario a traumatismo machacante (en molino manual) a los 6 años de edad, causando fractura conminuta de falanges distal y proximal, lesión tendinosa y daño neurovascular. Cuatro años después paciente acude a Tegucigalpa, Honduras, en donde es evaluada por equipo médico especializado y calificada para trasplante.
Discusión: La lesión en el pulgar tiene una incidencia de 40%, siendo las fracturas o amputación traumática, que se produce cuando los niños introducen sus manos en maquinaria doméstica o industrial, poco frecuente, y es común que las reconstrucciones del mismo en la niñez sean por defectos congénitos en el caso de nuestra paciente, el defecto en su pulgar fue de causa traumática, ocurriendo al realizar labores domésticas utilizando un molino de maíz.
Conclusión: La pérdida del pulgar afecta la función de la mano, pero con los avances realizados en la cirugía reconstructiva, como el trasplante de dedo de pie a mano, es posible recuperar la destreza.
Keywords
Hallux; Transplantation; Thumb; Amputation of the thumb; Toe
Introducción
La pérdida de uno o más dedos de la mano es un evento que marca la vida de una persona, ya sea de manera traumática o congénita, ocasionándoles alteraciones funcionales y discapacidad [1]. Hablando específicamente del pulgar, este dedo constituye el 50% de la función de la mano, es importante para la precisión, oposición y el agarre de fuerza, por lo cual su reconstrucción luego de una amputación es muy importante, y esta se puede lograr de manera quirúrgica con trasplante o con prótesis [2].
En 1897, se reportó por primera vez un trasplante de dedo de pie a mano en dos tiempos, realizado por Nicolardoni. En 1966, Buncke realizó el primer trasplante de dedo de pie a mano exitoso utilizando microcirugía en monos [3]. En 1969, Cobbett realizó esta técnica en humanos [4]. Luego de esto, el trasplante de dedo de pie a mano, fue reconocido como método de reconstrucción en amputaciones de dedos o malformaciones congénitas [5].
El trasplante de dedo de pie a mano en niños se realiza, pero no muy a menudo y de igual manera en la literatura se reporta con menor frecuencia, los aspectos técnicos y la rehabilitación de este procedimiento en niños presentan un gran desafío [6].
Con los avances médicos los métodos de reconstrucción han cambiado y consecuentemente los resultados de las transferencias de dedo del pie a mano han mostrado mejorías desde la década de los 80s [7]. La literatura actual de reconstrucción microvascular nos presenta estudios que van desde reconstrucción de la punta del dedo hasta múltiples transferencias del dedo del pie para la amputación de cuatro dedos [8].
Caso Clinico
Paciente femenina de 10 años de edad, procedente de Nacaome, Honduras, escolar, diestra, sin antecedentes personales patológicos, con historia de amputación de pulgar derecho secundario a traumatismo machacante (en molino manual) a los 6 años de edad, causando fractura conminuta de falanges distaly proximal lesión tendinosa y daño neurovascular, por lo que se traslada a centro asistencial de tercer nivel y se le realiza cierre de primera intención (muñón) (Figura 1). Cuatro años después paciente acude a Tegucigalpa, Honduras, en donde es evaluada por equipo médico especializado y calificada para trasplante. Se procede a dar tratamiento quirúrgico, se realizó osteosíntesis entre falange proximal del primer ortejo y primer metacarpo, se disecó arteria distal , dos venas y nervios digital, dorsal dos, nervio volar dos, a nivel del muñón del pulgar derecho, se disecó primer metacarpo, nervios digitales volares dos, nervios digitales dorsales dos, dos venas dorsales y arteria digital común del pulgar (Figura 2), se disecó tendón extensor del primer ortejo y tendón flexor del primer ortejo y en el pulgar se disecó flexor largo del pulgar y extensor largo del pulgar (Figura 3), y se unen mediante tenorrafia con hilo ethibon 3 cero. En sitio donante se realizó osteosíntesis con alambre y pin de Kirschner tipo cerclaje, fue necesario realizar un injerto venoso invertido de las venas dorsales del pie, para la arteriorrafia y la venorrafia, ya que faltaba distancia aproximada de 6 cm para poder unir la irrigación, se realizó anastomosis venosas (dos), anastomosis arterial y anastomosis nerviosa(cuatro) bajo microscopio 40x, se utilizó hilo 10 cero y 11 cero prolene, y posteriormente se cerró por planos, el procedimiento duró aproximadamente 18 horas con vigilancia estricta por signos clínicos de congestión venosa (piel fría, violácea, edema, dolor, llenado capilar mayor de 5 segundos) y signos de espasmo arterial (tejido pálido y dolor repentino sin llenado capilar y frío (Figura 4).
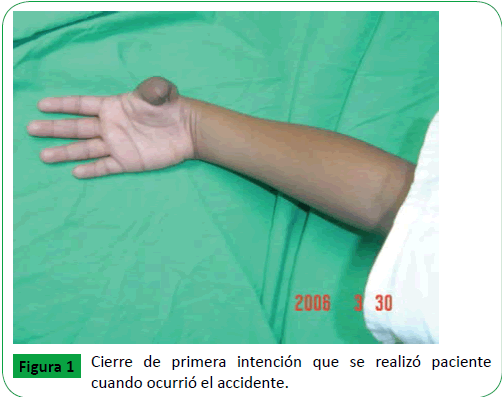
Figure 1: Cierre de primera intención que se realizó paciente cuando ocurrió el accidente.
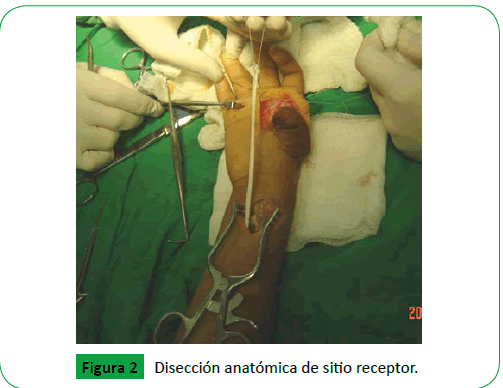
Figure 2: Disección anatómica de sitio receptor.
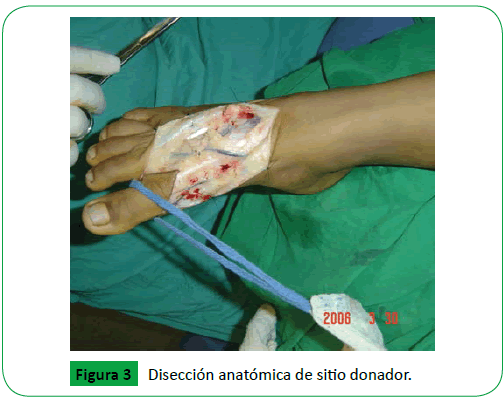
Figure 3: Disección anatómica de sitio donador.
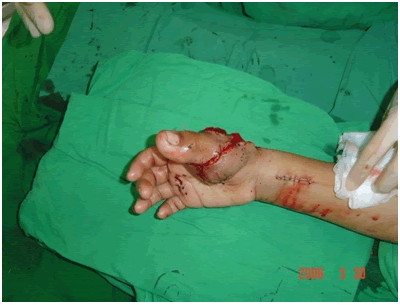
Figure 4:Imagen postquirúrgicainmediata de sitio receptor.
Se evaluó diariamente, con tratamiento antibiótico (Penicilina Cristalina y Gentamicina, como profilaxis, por 7 días), analgésico y anticoagulante (Aspirina en altas dosis, Heparina) se dio alta a los 7 días posoperatorio. Se evaluó a los dos meses, no refirió dolor, ni parestesias, satisfecha con el resultado estético, paciente recuperó movilidad, sensibilidad al tacto y se evalúan las funciones de prensar objetos, escritura, recoger monedas, sin alteraciones pero la última prueba realizada con mayor dificultad, también negó complicaciones en el sitio donador. Se evaluó posteriormente a los 12 meses (Figuras 5 y 6), y se realizaron pruebas funcionales de extensión y flexión de pulgar, de puño (Figura 7), de escritura, recoger monedas, sin alteraciones, negó dolor y/o molestias en sitio donador.
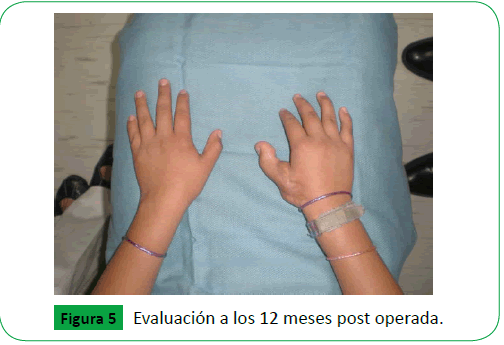
Figure 5: Evaluación a los 12 meses post operada.
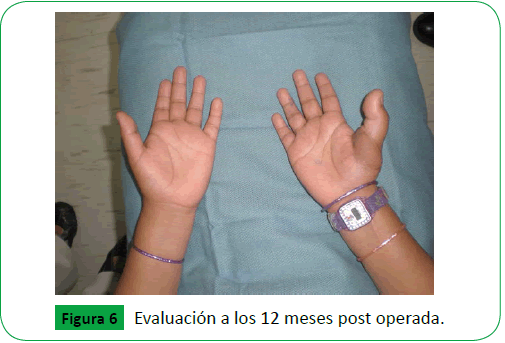
Figure 6: Evaluación a los 12 meses post operada.
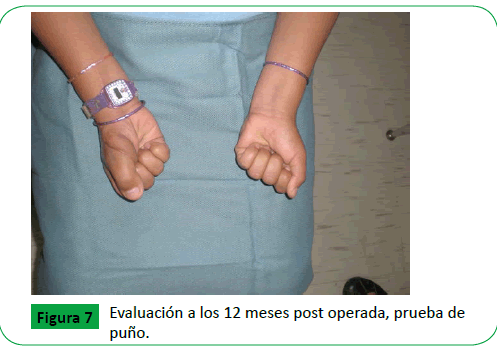
Figure 7: Evaluación a los 12 meses post operada, prueba de puño.
Discusión
La mano es un miembro indispensable en casi todos los aspectos de la vida. En este sentido debe suponerse que la incapacidad funcional, por menor que sea, puede tener repercusiones desastrosas en las actividades cotidianas.
La lesión en el pulgar, en niños, tiene una incidencia de 40%, siendo las fracturas o amputación traumática, que se producen cuando los niños introducen sus manos en maquinaria doméstica o industrial, poco frecuentes [9], en el caso de nuestra paciente,el defecto en su pulgar fue de causa traumática, ocurriendo al realizar labores domésticas utilizando un molino de maíz, actividad común en las áreas rurales de nuestro país.
Existen dos vías para reconstruir el pulgar, de manera quirúrgica o con prótesis, ambas tienen como objetivo recobrar la funcionalidad. La prótesis que cumple su objetivo de reducir el estigma asociado a deformidad al proporcionar estética, pero no tiene sensibilidad, y asimismo es una opción de costos elevados y debe ser reemplazada cada 2 a 3 años y el trasplante de dedo de pie a mano además de función mantiene la sensación y es el de elección para recobrar la destreza de la mano y suele ser rápidamente aceptados por los familiares y pacientes como propio. [2,10-13]. En este caso se optó por el trasplante, principalmente porque es más accesible en nuestro medio en comparación a la prótesis, debido al alto costo de la última; y además porque al ser una paciente en edad escolar, se buscaba un pulgar funcional y con óptima sensibilidad y así pudiera reintegrarse a sus actividades educativas, y además con resultados estéticos satisfactorios.
Respecto a la elección del dedo a trasplantar, el primer o segundo ortejo, para la reconstrucción del pulgar, principalmente se basa en la formación del cirujano, pero también existen otros aspectos a tomar en cuenta; el resultado estético puesto que el primer ortejo es más grande que el segundo, el primer ortejo tiene mayor vascularidad, la donación del segundo ortejo tiene menor morbilidad en el sitio donante, la fuerza de la pinza es mayor con el trasplante de primer ortejo [6,7,14], en este caso se eligió el primer ortejo, en primer lugar por la mayor vascularidad del mismo, en segundo lugar porque el segundo ortejo era muy pequeño y delgado y lucía como dedo índice y estéticamente no se iba a lograr un buen resultado.
La evaluación de la función se realiza de diferentes maneras, Kotkansalo y colaboradores en 2010, utilizaron la prueba de función de la mano Sollerman, que mide la pinza en 7 variantes, entre estos recoger monedas, prensar objetos de diferentes tamaños, escribir con lápiz, mostrando el primero mediada dificultad y los últimos ninguna dificultad [8,15]. A nuestra paciente se le evaluó con las pruebas mencionadas anteriormente; a los 2 meses postoperada reportando mayor dificultad para levantar una moneda, en comparación a prensar objetos y escribir con lápiz, a los 12 meses postoperada se repiten dichas pruebas sin alteraciones.
La tasa de éxito del trasplante de dedo de pie a mano es de 95- 100% [14] y las complicaciones que se buscan evitar en este tipo de procedimiento quirúrgico son: espasmo arterial, trombosis arterial, trombosis venosa e infecciones de la herida [16], nuestro caso tuvo un éxito del 100% y al usarse tratamiento antibiótico y anticoagulante, posterior a la cirugía, no se encontraron dichas complicaciones.
La pérdida de uno o más dedos del pie no afecta la función del mismo en la mayoría de las actividades diarias. Para el trasplante de dedo de pie a pulgar según los estudios se prefiere el segundo dedo ya que no causa alteraciones funcionales en la marcha o la práctica deportiva, y logra un buen resultado estético, contrario al uso del primer dedo [12,13]. En este caso se utilizó como área donante el primer dedo del pie, con resultados óptimos en cuanto a la estética de la mano, siendo opuesto a la evidencia de los estudios.
Conclusión
La pérdida del pulgar afecta la función de la mano, pero con los avances realizados en la cirugía reconstructiva, como el trasplante de dedo de pie a mano, es posible recuperar la destreza.
Conflictos de Interés
Los autores declaran no tener ningún conflicto de intereses.
17138
References
- Romo RR, Mallen TA, Mendoza MM (2013)Colgajo de envolturamodi?cadodel hallux a pulgar. Reporte de caso.An Med (Mex) 58: 47-51.
- Agrawal KK, Aggarawal H, Singh K (2014) Prosthetic rehabilitation of amputated thumb: A Simpli?ed Approach. J Indian ProsthodontSoc 14:S260-S263.
- Lutz BS, Wei FC (2002) Basic principles on toe-to-hand transplantation. Chang Gung Med J 25:568-576.
- Cobbett JR (1969)Free digital transfer. Report of a case of transfer of a great toe to replace an amputated thumb. J Bone Joint Surg Br51:677-679.
- Vergara-Amador E (2015) Second toe-to-hand transplantation. A surgical option for hand amputations.ColombMed 46: 71-74.
- Wei FC, Mardini S (2003) Reevaluation of the technique of toe-to-hand transfer for traumatic digital amputations in children and adolescents. PlastReconstrSurg 112:1870-1874.
- Kvernmo HD, Tsai TM (2011) Posttraumatic reconstruction of the hand – a retrospective review of 87 toe - to – hand transfers compared with an earlier report. J Hand Surg Am 36: 1176-1181.
- Kotkansalo T, Vilkki S, Elo P (2011) Long-term results of finger reconstruction with microvascular toe transfers after trauma. J PlastReconstrAesthetSurg 64: 1291-1299.
- Soto BC (2012)Traumatismospediátricos en lasmanos. Epidemiología y prevención.AnPediatrContin 10:234-237.
- Kotkansalo T, Elo P, Luukkaala T, Vilkki SK (2014) Long-term effects of toe transfers on the donor feet. J Hand SurgEurVol 39E:966-976.
- Del Piñal F, García-Bernal FJ, Thams C, Studer A, Regalado J (2011)Informesobre el trasplante de 250 dedos del pie a la manoconsecutivos. Indicaciones, resultados, fracasos y nuevasaplicaciones. Rev Esp Cir OrtopTraumatol 55:257-262.
- Vergara-Amador E (2004)Reconstrucciónmicroquirúrgica de la mano con transferencias de los dedosdel pie. Rev Col Or Tra 18: 43-50.
- Del Piñal F, García-Bernal FJ, Delgado J, Sanmartín M, Regalado J, et al. (2007) Transferencias del segundo y tercerdedo del pie en tándemparareconstrucción de la manometacarpiana. Rev OrtopTraumatol 51:15-24.
- Vergara-Amador E (2015)Trasplante del segundodedodel pie a la mano. Unaopciónquirúrgicaparalasamputaciones en la mano.Colomb Med 46:71-74.
- Sollerman C, Ejeskär A (1995)Sollerman hand function test a standardised method and its use in tetraplegic patients. Scand J PlastReconstr Hand Surg 29: 167-176.
- Lin YT, Su ST, Lo S, Hu CH, Lin CH, et al. (2015) Risk Factors for Reexploration in Toe-to-Hand Transfer: A Multivariate Analysis of 363 Cases. PlastReconstrSurg 135:501-506.












