Keywords
cataract, edema macular cyst, treatment of extreme high frequency
Introducciòn
La disminución de la agudeza visual provoca una discapacidad que afecta severamente
el estado biológico, psíquico y social del ser humano, al afectar las actividades de la
vida diaria (AVD), la recreación y la capacidad laboral, lo que trae como consecuencia
una minusvalía que cambia totalmente las expectativas de calidad de vida del individuo
[1,2]. Una causa frecuente de la disminución de la agudeza visual es el edema macular
quístico [3,4], el cual se presenta por diferentes etiologías, una de las cuales es la que
nos ocupa, como complicación en el postoperatorio de la cirugía de catarata [5,6].
El edema macular quístico se define como la acumulación de líquido en la capa
plexiforme externa y nuclear interna de la retina, que por su disposición anatómica en
la región foveal tiende a formar espacios quísticos [7], (Anexo #1).
Fue descrito inicialmente por Irving, quien en 1953 realizó la primera descripción del
edema macular luego de cirugía intracapsular de catarata, y más tarde Gass en 1966
documentó angiográficamente el patrón característico en forma de pétalo de flor. De
allí surge la denominación de síndrome de Irving-Gass [8,9], en el cual se describen
cambios degenerativos tanto a nivel del epitelio pigmentario retinal como de los
fotorreceptores, los cuales pueden ocasionar un deterioro de la agudeza visual
irreversible [10,11].
Actualmente, sin embargo, tiende a denominarse esta complicación por su nombre
descriptivo de edema macular cistoideo, ya que en la gran mayoría de los casos no responde a la etiopatogenia inicialmente descrita, debido a que la cirugía intracapsular
de catarata está actualmente en desuso [12].
El edema macular cistoideo suele encontrarse en pacientes con uveítis de diferentes
causas, tumores y traumatismos oculares, en enfermedades retinales como las
trombosis venosas, retinitis pigmentaria [13], retinopatía diabética [14,15] e hipertensiva
[16,17]. Puede asociarse a la administración tópica de medicamentos como la Epinefrina
[18], el Latanoprost [19-21], algunos antiglaucomatosos, la Zidovudina [22] o aparecer
después de procesos quirúrgicos como la trabeculectomía, queratoplastia penetrante
[23], capsulotomía posterior con Láser. Se puede observar además como complicación
de la cirugía de catarata [24,25] que inicialmente se realizó mediante la técnica
intracapsular [26], actualmente en desuso, aunque aún en algunos de nuestros centros
se realiza por no haber desarrollado de manera sistemática la extracción extracapsular
y además por la falta de microscopio de luz coaxial [27].
Existen trabajos que mencionan el edema macular en la cirugía extracapsular por
ruptura de la cápsula posterior por movimientos intempestivos o capsulotomía
intencional [28,29].
La técnica actualmente utilizada es la facoemulsificación de la catarata [30,31].
La incidencia del edema macular quístico luego de una cirugía de catarata no
complicada ha disminuido gracias a la mejora de la técnica quirúrgica y a la
incorporación de modernos equipamientos para llevarlas a cabo [32,33]. Sin embargo, suele existir una evidencia angiográfica en un 19% de los casos y pueden presentar
una disminución transitoria de la agudeza visual en un 8% luego de una
facoemulsificación realizada sin complicaciones según la bibliografía revisada [34].
La práctica ha demostrado que la evolución a la reabsorción espontánea no es
frecuente e inclusive las complicaciones con secuelas, agujeros maculares [35] y déficit
visual es mucho mayor que lo reportado por algunos trabajos.
Típicamente el cuadro suele presentarse 4 a 12 semanas después de una cirugía no
complicada, siendo el máximo de presentación entre las 4 a 6 semanas [36].
En la etiología del edema macular quístico afáquico se consideran factores mecánicos,
fototóxicos e inflamatorios, siendo la inflamación, la vía final para el desarrollo ulterior
del edema [37,38]. La inflamación producida por la cirugía libera mediadores
inflamatorios como prostaglandinas [39] y leucotrieno sintetizados a partir del ácido
araquidónico que son los responsables de la ruptura hematoocular interna y externa
[40-42]. El tratamiento principal habitual de esta entidad está dirigido a inhibir la síntesis
de dichos mediadores inflamatorios, eliminar el exceso de líquido retinal o eliminar
posibles tracciones mecánicas que alteren la anatomía normal de la retina.
Existen 4 alternativas para el tratamiento de los pacientes que presentan esta
complicación. En la primera alternativa se encuentran los antinflamatorios no
esteroideos tópicos como el Diclofenaco sódico, la Indometacina [43] y el Ketorolaco trometamina [44,45] y los corticoides locales, siendo el Acetato de Prednisolona el más
utilizado, además de inhibidores de la anhidrasa carbónica como la Acetazolamina
[46,47].
Las principales críticas a esta triple terapia son debidas a las recurrencias al suspender
o disminuir el tratamiento [48].
Trabajos de autores como Barraquer [49] plantean que el uso de colirios
antinflamatorios, desde tiempos antes de la cirugía (semanas) disminuye los riesgos
del edema macular quístico pero no está totalmente demostrado y son muy costosos
los medicamentos [50-52].
Los corticoides perioculares representan la segunda alternativa cuando han fallado los
tratamientos tópicos descritos anteriormente, la droga de elección es la Triamcinolona
acetonide en dosis de 40 mg/ml. Una modalidad para el tratamiento del edema
macular que no responde a los ya mencionados es el uso de la Triamcinolona
intraocular en dosis de 2 a 4 mg colocados en la cavidad vítrea [53-55], constituyendo
la tercera variante terapéutica [56].
Una vez agotadas todas las formas de tratamiento médico, existe una opción más que
es la vitrectomía [57,58] (cuarta alternativa), que libera adherencias vítreas de
estructuras del segmento anterior y del lente intraocular, lo cual conlleva a otra intervención que de hecho desencadena nuevamente la inflamación en las estructuras
oculares.
Como puede apreciarse por lo planteado anteriormente, no existe un tratamiento que
garantice una solución total de la patología, y en muchas ocasiones es necesario
recurrir a una nueva intervención, es por eso que conociendo los efectos terapéuticos
de la ultra alta frecuencia y su influencia sobre los estados inflamatorios a nivel celular,
decidimos emplear esta terapéutica.
La terapia con campo eléctrico de ultra-altafrecuencia (UHF) es un método curativo
mediante el campo eléctrico alterno de frecuencia muy alta, el cual se crea con ayuda
de placas condensadoras unidas a un generador de oscilaciones electromagnéticas de
UHF [59], equivalente a 40,68 Mega Herz (MHz) con una longitud de onda de 7,37
metros.
Como fundamento del mecanismo de acción del campo UHF está la acción primaria
sobre las partículas eléctricamente cargadas (iones, electrones, átomos, moléculas) de
las cuales están formados los tejidos del organismo.
La redistribución de los iones de diferentes valores dentro del medio intra y
extracelular y todos los tipos de polarización en los tejidos dieléctricos, conforman en
la terapia de ultra alta frecuencia el denominado componente de acción “no térmico” o
“físico-químico”, lo cual ocurre en los tejidos del área de acción de la energía del
campo. En los mismos varía la temperatura, la presión osmótica y oncótica, aumenta la cantidad de globulinas y disminuye el contenido de albúminas. Se produce una
variación del contenido de aminoácidos, disminuye el coeficiente K/Ca, se activan los
fermentos de los tejidos y aumenta la cantidad de hormonas libres. Además ocurre un
desplazamiento de la reacción de los tejidos hacia la acidez y aumenta el intercambio
de sustancias. Estas modificaciones físico-químicas en los tejidos provocan cambios en
la composición sanguínea.
Gracias a la absorción selectiva de la energía del campo eléctrico de ultra alta
frecuencia por los tejidos dieléctricos, se pone de manifiesto una acción antinflamatoria
efectiva, que se forma fundamentalmente durante las acciones no térmicas y
débilmente térmicas del campo eléctrico de ultra alta frecuencia.
Dentro del número de acciones que componen este efecto antiinflamatorio, ocurre un
aumento de la actividad vascular y cambios que garantizan el eslabón humoral de la
acción terapéutica.
Una de las peculiaridades que distinguen a este medio físico de curación del resto, es
la capacidad de provocar una hiperemia profunda, prolongada y persistente. La
dilatación de los vasos ocurre al cabo de varios segundos después de que el campo de
ultra alta frecuencia actúa. De manera especialmente fuerte se dilatan los capilares
cuya holgura se hace 3-10 veces mayor que la magnitud inicial, que se mantiene por
espacio de 10-14 días en dependencia de la intensidad de la aplicación [60].
Simultáneamente con la dilatación de los vasos, se acelera la corriente de la sangre en
las arterias y el flujo linfático local, mejorando la micro circulación en el foco de lesión. Es necesario afirmar que independientemente del aumento de la permeabilidad de la
pared vascular no se observa edema de los tejidos durante la terapia de ultra alta
frecuencia. Lo anterior garantiza la penetración en el foco patogénico de sustancias
biológicamente activas, como metabolitos, mediadores, fermentos, hormonas y
sustancias medicamentosas introducidas en el organismo.
Se produce además una activación de fibroblastos, un aumento en la producción y en
la actividad fagocitaria de los leucocitos, de los macrófagos y de las globulinas que
participan en los procesos de inmunidad. Se manifiesta la acción hiposensibilizante que
estimula los procesos inmunológicos de defensa, lo que en gran medida determina la
acción bacteriostática del campo de UHF sobre los microorganismos que se encuentran
en los tejidos [61].
Basados en los efectos terapéuticos (antiinflamatorio potente) de la ultra-alta
frecuencia [62] que dan respuesta a la fisiopatología de la entidad que nos ocupa y la
etiopatogenia de la misma donde predomina la inflamación, así como el impacto social
que representa mejorar la visión [63-65] de los pacientes afectos de esta complicación,
decidimos realizar el siguiente estudio para evaluar la efectividad de la ultra alta
frecuencia sobre los síntomas y signos del edema macular quístico afáquico, con el fin
de garantizar a estos pacientes una nueva opción terapéutica.
Método
Se realizó un estudio prospectivo, descriptivo en 50 pacientes portadores de edema
macular quístico como complicación de la cirugía de catarata provenientes de la
consulta de Oftalmología (especialidad de retina) del Hospital “Dr. Carlos J. Finlay, en
el período comprendido entre septiembre del 2002 a mayo del 2004, donde se les
confirmó el diagnóstico por el examen de fondo de ojo, refracción (Anexo #2), examen
biomicroscópico en lámpara de hendidura con lente de contacto de 3 espejos
(Goldman) y lente de Rubby, clasificándose en tres categorías de acuerdo a la
agudeza visual (AV) obtenida por la cartilla de Sneller en:
Ligero: AV 0.8-0.7
Moderado: AV 0.6-0.2
Severo: AV ≤ 0.1.
A todos los pacientes se les confeccionó en la consulta de Fisioterapia, la planilla de
datos generales (anexo #3), así como la planilla de consentimiento informado (anexo
#4).
Para la selección de la muestra se siguieron los siguientes criterios:
Criterios de inclusión:
Pacientes mayores de 40 años.
Operados de catarata.
Paciente con déficit visual después de la intervención quirúrgica.
Que esté confirmado el diagnóstico de Edema Macular Quístico.
Que el paciente no sea portador de otras enfermedades oftalmológicas.
Criterios de exclusión:
Pacientes menores de 40 años.
Pacientes con antecedentes de trauma ocular.
Embarazada.
Pacientes que no cooperen.
Criterios Éticos:
Se les explicó a los pacientes el procedimiento a emplear y se realizó la firma del
acuerdo de su inclusión.
A todos los pacientes se les indicó ultra-altafrecuencia (40,68 MHz) con el equipo
UVCH-66 de fabricación rusa, aplicándolo con electrodo único (conductor con circuito
sintonizado), sobre el ojo afecto con el paciente sentado (anexo #5), a una potencia de
20 watt (atérmica) por espacio de 10 minutos de tratamiento de lunes a viernes, para
un total de 10 sesiones iniciales y hasta 20 sesiones acorde al examen oftalmológico,
después de la décima sesión.
Para la evaluación de los resultados finales del estudio los pacientes se clasificaron en:
Mejorado: agudeza visual mejora 2 o más líneas en la cartilla de Sneller.
Igual: agudeza visual sin cambios o que mejora menos de 2 líneas en la cartilla de
Sneller.
Empeorado: agudeza visual peor que al comienzo del tratamiento.
Los datos se procesaron por computadora utilizando el Sistema Microsoft Office con el
Programa EXCEL. Se utilizaron las pruebas estadísticas de Chi-cuadrado, ANOVA,
Prueba t y Correlación y Regresión lineal simple con un nivel de significación del 5%.
La prueba del Chi-cuadrado se utilizó para precisar relación entre variables; la prueba
ANOVA (Análisis de Varianza) se utilizó para comparar más de dos medias aritméticas;
la Prueba t se utilizó para comparar dos medias aritméticas y la correlación y regresión
lineal simple para determinar la existencia o no de esa relación entre la agudeza visual
antes y después del tratamiento. Los resultados se presentaron en tablas estadísticas.
Anàlisis Y Discusión
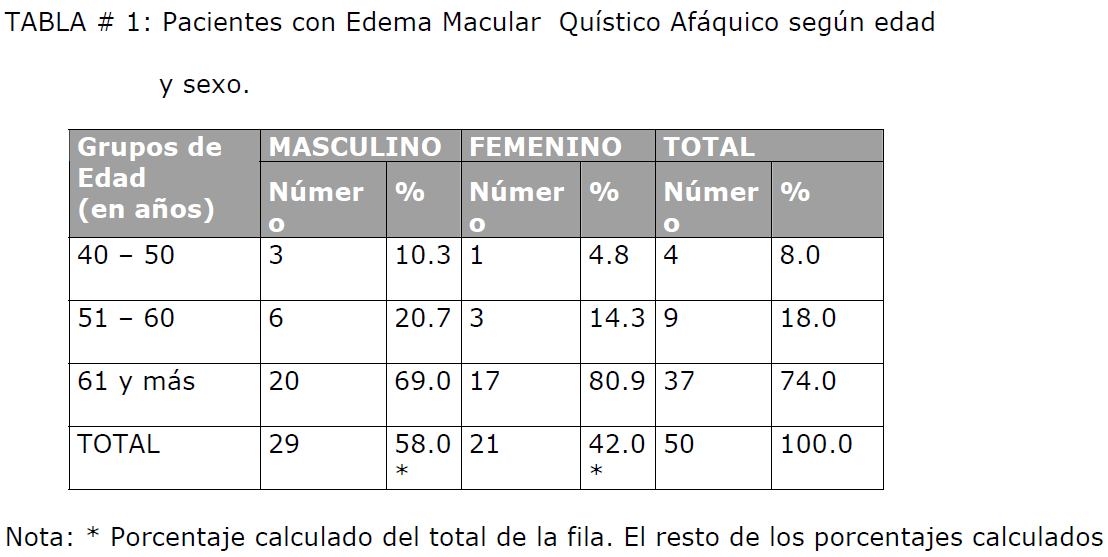
En nuestro universo de estudio el 58 % de los pacientes pertenecían al sexo masculino.
La edad predominante fue la comprendida entre 61 y más años (74 %), siguiéndole
con un 18 % el grupo de 51 a 60 años (Tabla #1). De acuerdo a la literatura revisada,
esta patología afecta por igual a ambos sexos, y la edad para la fecha de la extracción
de la catarata, no constituye un factor a tener en cuenta. [65,66] En ambos sexos se observa una distribución similar por grupos de edades. Las
diferencias observadas no son estadísticamente significativas (x2=0.989; p>0.05), por
lo que la muestra estudiada fue homogénea en edad y sexo.
Tabla # 1: Pacientes con Edema Macular Quístico Afáquico según edad y sexo.
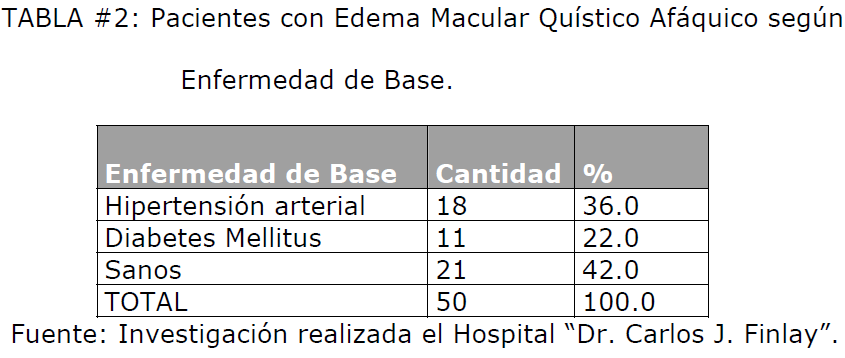
En nuestro estudio (Tabla #2), las dos quintas partes de los pacientes no presentaron
enfermedades de base asociadas, del 58% que presentaba enfermedad de base, la
más frecuente fue la hipertensión arterial (36%), seguida de la diabetes mellitus con
un 22%.
Tabla #2: Pacientes con Edema Macular Quístico Afáquico según Enfermedad de Base.
La literatura consultada reporta un mayor número de pacientes con Diabetes Mellitus
asociados a esta complicación postoperatoria [67,68], sin embargo, la muestra estudiada
fue insuficiente para establecer diferencias estadísticamente significativas entre estas
categorías (X2 = 2.208; p > 0.05).
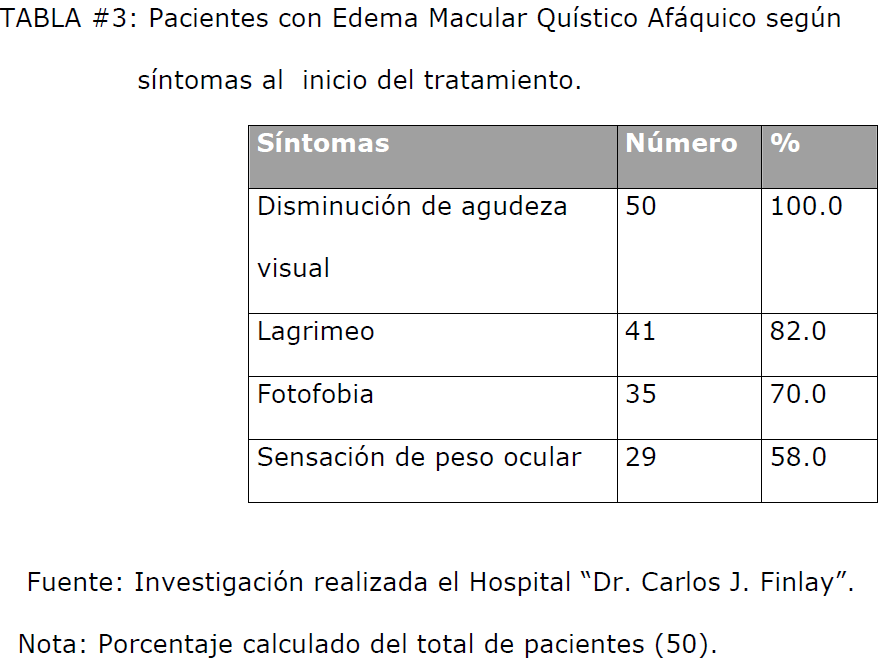
Al analizar la tabla #3 vemos que la sintomatología predominante en los pacientes
estudiados fue la disminución de la agudeza visual (100%), el lagrimeo (82%) y la
fotofobia (70%), presentándose además en el 58% de los pacientes, sensación de peso
ocular.
TABLA #3: Pacientes con Edema Macular Quístico Afáquico según síntomas al inicio del tratamiento.
En cuanto a la sintomatología, en la literatura consultada encontramos que la
disminución de la agudeza visual a menudo se acompañaba de irritación del ojo y
fotofobia [69,70], no reportándose el lagrimeo ni la sensación de peso ocular encontrada
en nuestro universo de estudio.
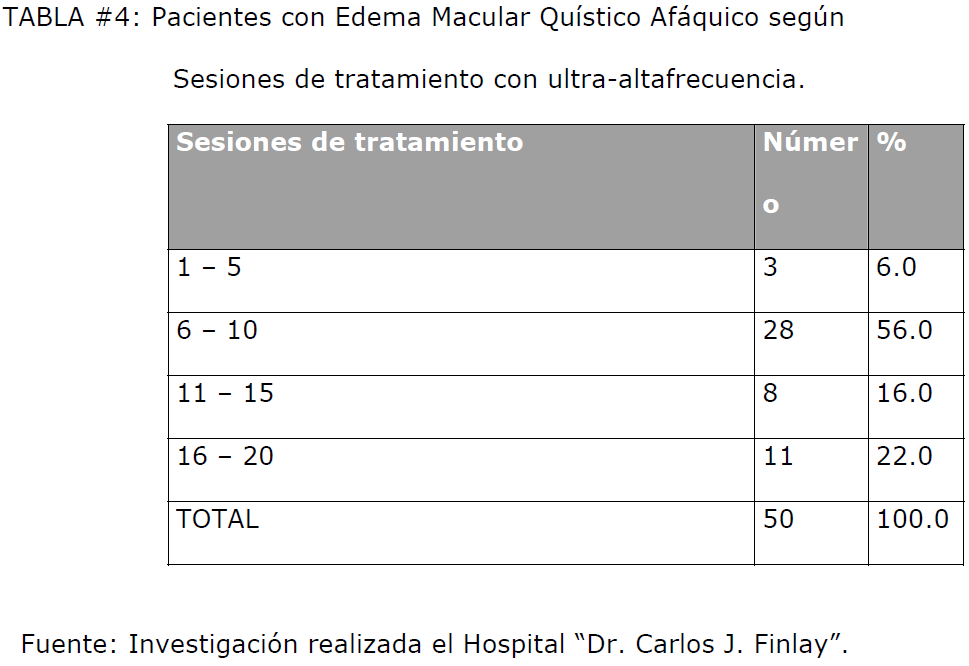
La cantidad de sesiones que fue necesario aplicar para alcanzar la mejoría de los
síntomas y signos de la enfermedad (Tabla #4), en el 62% de los pacientes se logró
con 10 o menos sesiones, teniendo que aplicar entre 11 a 20 sesiones al 38% de ellos
para alcanzar resultados positivos. Subjetivamente los pacientes plantearon mejoría en
diferentes momentos del tratamiento, 3 de ellos entre la 1ra y 5ta sesión, 28 entre la
6ta y la 10ma sesión.
TABLA #4: Pacientes con Edema Macular Quístico Afáquico según Sesiones de tratamiento con ultra-altafrecuencia.
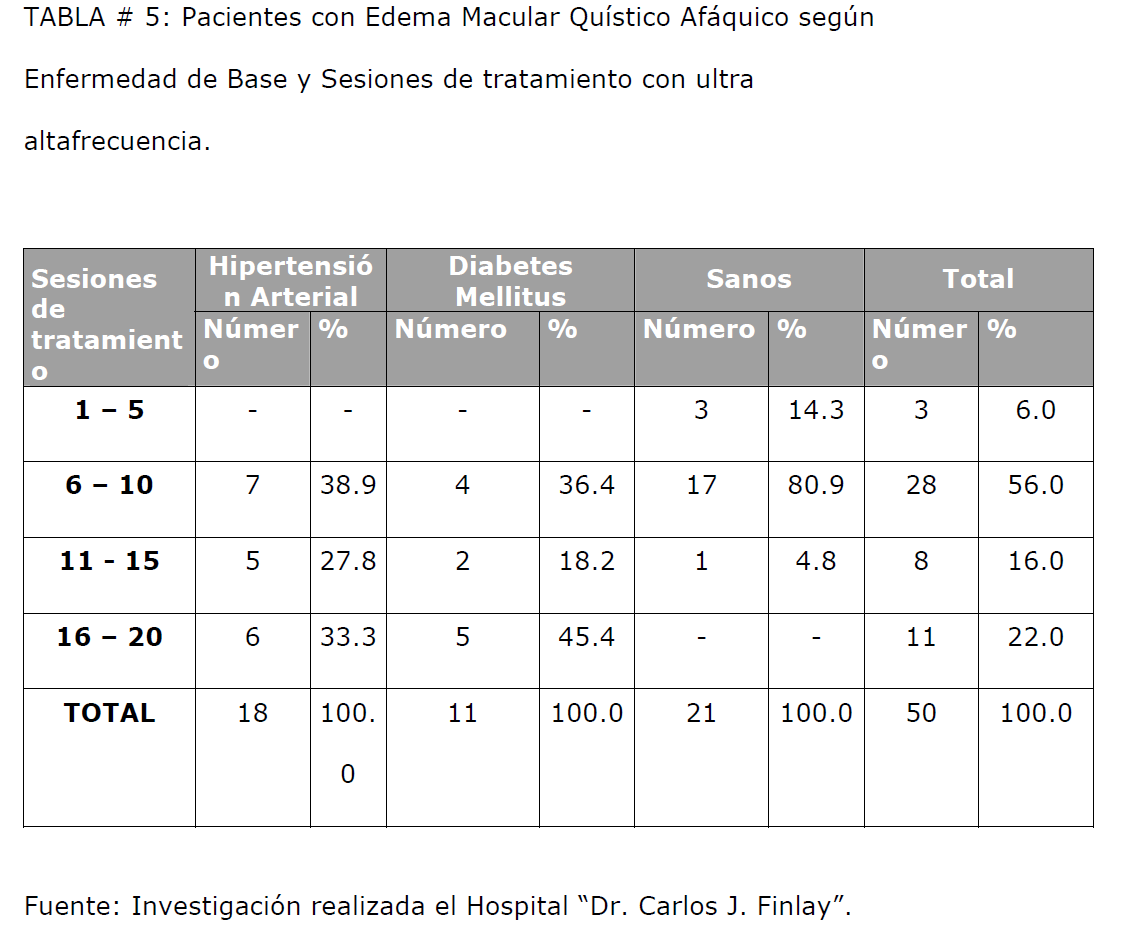
Cuando analizamos la relación entre la cantidad de sesiones que fue necesario aplicar
para lograr una mejoría de la agudeza visual según la enfermedad de base(Tabla #5),
podemos observar que el 95% de los pacientes con edema macular quístico afáquico
sin enfermedad de base, requirieron entre 1 y 10 sesiones de tratamiento, mientras
que los que presentaban Hipertensión arterial y Diabetes Mellitus requirieron entre 11
y 20 sesiones de tratamiento (61% y 64% respectivamente), para alcanzar la mejoría.
TABLA # 5: Pacientes con Edema Macular Quístico Afáquico según Enfermedad de Base y Sesiones de tratamiento con ultra altafrecuencia.
Las diferencias observadas son estadísticamente significativas (X2 = 19.849;
p < 0.01), existiendo una relación entre la cantidad de sesiones de tratamiento y la
enfermedad de base. Los pacientes con Edema Macular Quístico Afáquico sin
enfermedad de base requirieron significativamente menor número de sesiones de
ultra-altafrecuencia que aquellos que la padecen, lo cual puede explicarse por los
cambios sistémicos crónicos, sobre todo a nivel ocular y vascular, que producen tanto
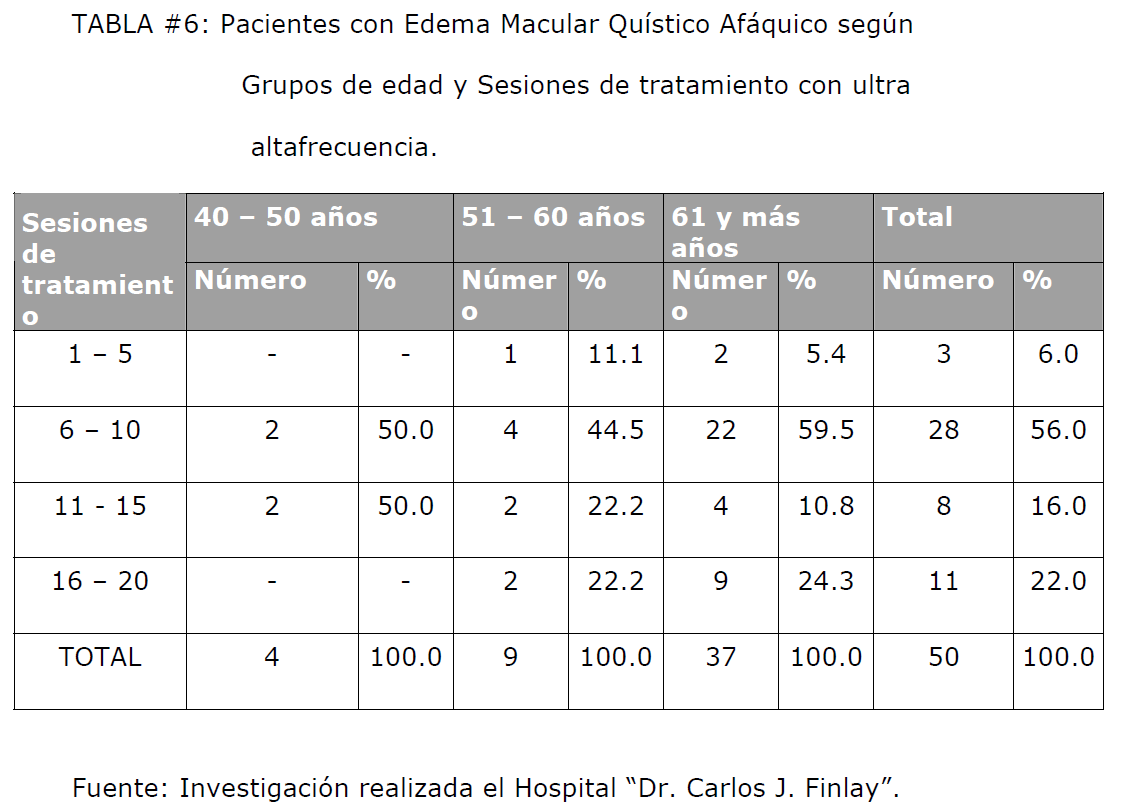
la Hipertensión arterial como la Diabetes Mellitus. [71-73] No fue encontrada en nuestro estudio relación entre la edad y la cantidad de sesiones
de tratamiento, como puede apreciarse en la tabla #6, en la que en todos los grupos
etéreos la mayoría de los pacientes requirieron entre 6 y 15 sesiones de tratamiento.
TABLA #6: Pacientes con Edema Macular Quístico Afáquico según Grupos de edad y Sesiones de tratamiento con ultra altafrecuencia.
Las diferencias observadas entre los grupos de edades no son estadísticamente
significativas (X2 = 5.374; p > 0.05), lo que confirma lo expresado anteriormente.
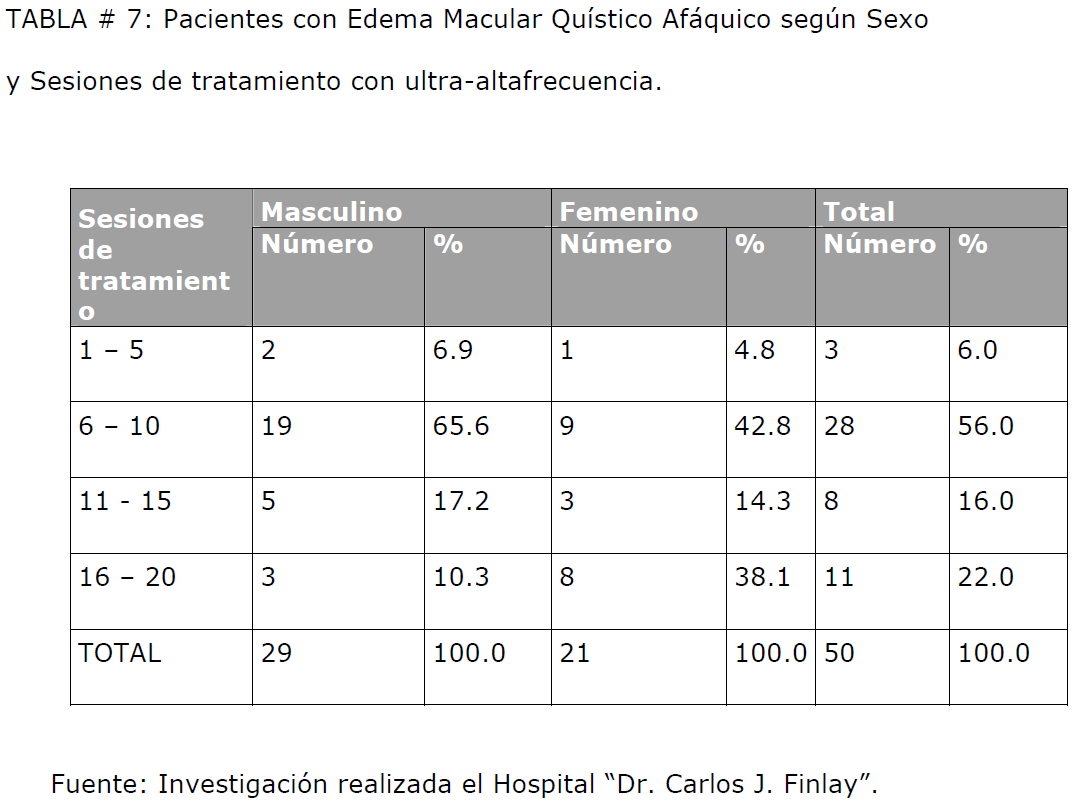
Al igual que con la edad, no existió relación significativa entre el sexo y la cantidad de
sesiones de tratamiento, lo que se expone en la tabla #7. Para ambos sexos la
mayoría de los pacientes requirieron entre 6 y 10 sesiones de tratamiento (x2=5.769;
p>0.05), lo que coincide con la bibliografía consultada, donde se plantea que esta
complicación se presenta y evoluciona, con independencia de la edad y el sexo.
TABLA # 7: Pacientes con Edema Macular Quístico Afáquico según Sexo y Sesiones de tratamiento con ultra-altafrecuencia.
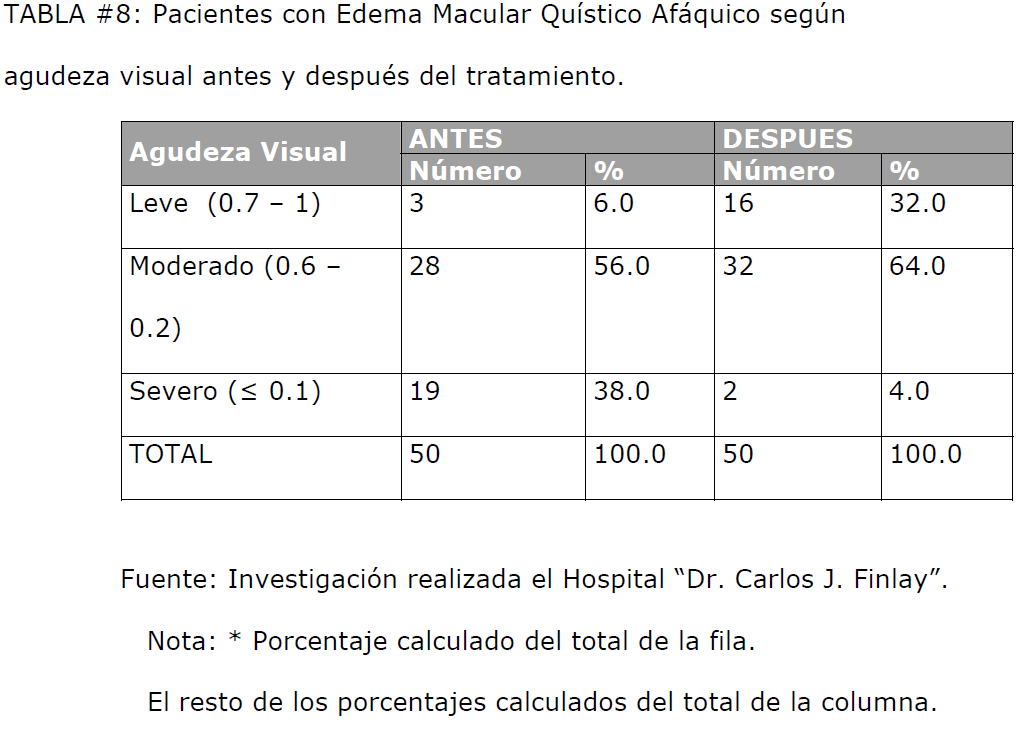
La agudeza visual, síntoma principal y más discapacitante del edema macular quístico
afáquico, antes del tratamiento (Tabla #8), en el 38% de los pacientes era igual o
menor que 0,1 (severo), un 56% se consideraba moderado por encontrarse de 0,6 a
0,2(de ellos 78,5% agudeza visual ≤ 0.3), y solo el 6% tenía la categoría de leve en la
cartilla de Sneller. Después del tratamiento el 32% de los pacientes clasificaron como
leves, el 64% pasó a ser moderados(de ellos un 31% con agudeza visual de 0.4 y un
69% con agudeza visual ≥ 0.5) y solo el 4% quedó en la categoría de severos, lo que
demuestra la efectividad del tratamiento impuesto en la recuperación de la agudeza
visual, tanto en cantidad como en calidad de la misma, lo que fue corroborado al
realizar la prueba de Chi- cuadrado en la que se constató que las diferencias
observadas son estadísticamente significativas (x2=22.923; p<0.001).
TABLA #8: Pacientes con Edema Macular Quístico Afáquico según agudeza visual antes y después del tratamiento.
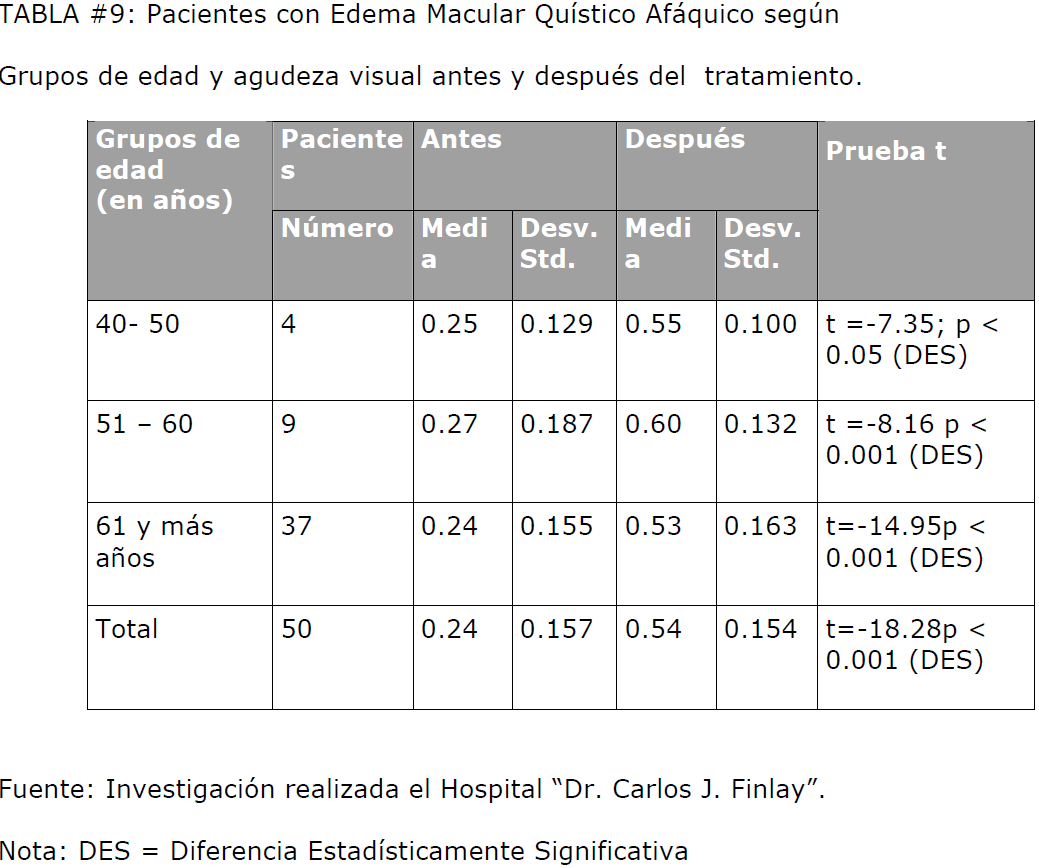
En la tabla #9 observamos que en todas las categorías de edades la agudeza visual se
elevó como promedio de 0.24 a 0.54 de la cartilla de Sneller.
TABLA #9: Pacientes con Edema Macular Quístico Afáquico según Grupos de edad y agudeza visual antes y después del tratamiento.
La diferencia entre ambos promedios fue evidente, quedando demostrado que la ultraaltafrecuencia
mejora significativamente la agudeza visual siendo esta mejoría
independiente de la edad del paciente, ya que al realizar la prueba de análisis de
varianza (ANOVA), se comprobó que las diferencias observadas en las medias
aritméticas de la agudeza visual antes y después del tratamiento no eran significativas.
Resultados de la prueba de ANOVA:
• Antes del tratamiento: F = 0.147; p > 0.05
• Después del tratamiento: F = 0.812; p > 0.05
Por lo tanto, en nuestro estudio, encontramos que la agudeza visual media por Edema
Macular Quístico Afáquico se comporta similar e independientemente del grupo de edad
a que pertenezca el paciente.
Así mismo al estudiar la relación del sexo con la mejoría de la agudeza visual antes y
después del tratamiento se comprobó que tanto para el sexo femenino como para el
masculino, la mejoría de la agudeza visual fue estadísticamente significativa (Tabla
#10) comprobándose por la prueba t que las diferencias observadas en la media
aritmética de la agudeza visual por sexo no eran significativas.
TABLA #10: Pacientes con Edema Macular Quístico Afáquico según Sexo y agudeza visual antes y después del tratamiento.
Resultados de la prueba t:
Antes del tratamiento: t = -1.086; p > 0.05
Después del tratamiento: t = -1.028; p > 0.05
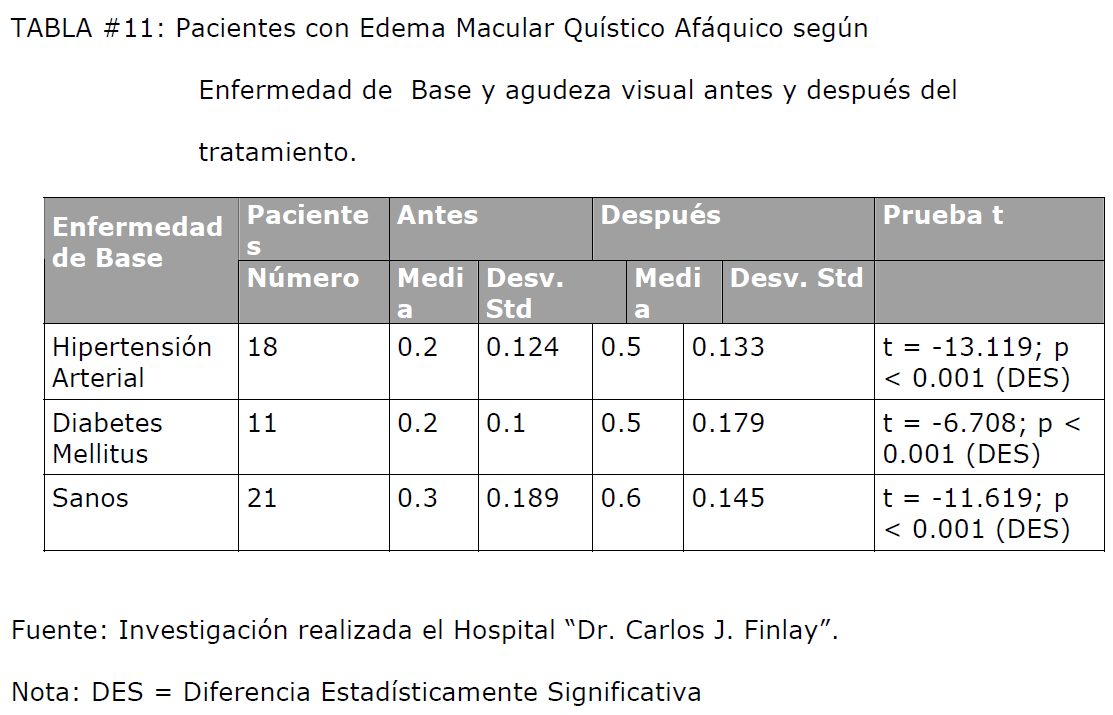
En la tabla # 11 se analiza la relación entre la enfermedad de base del paciente y la
mejoría de la agudeza visual después del tratamiento, observándose que la misma se
establece tanto si el paciente padece o no una enfermedad de base, siendo
estadísticamente significativa la diferencia en todos los grupos.
TABLA #11: Pacientes con Edema Macular Quístico Afáquico según Enfermedad de Base y agudeza visual antes y después del tratamiento.
No obstante realizamos la prueba de análisis de varianza (ANOVA), precisando que las
diferencias encontradas en las medias aritméticas de la agudeza visual, no eran
significativas.
Resultados de la prueba ANOVA:
Antes del tratamiento: F = 2.65; p > 0.05
Después del tratamiento: F = 2.75; p > 0.05
Estos resultados demuestran que la agudeza visual media después del tratamiento
mejora independientemente de que el paciente sea sano o padezca una enfermedad de
base (Hipertensión arterial o Diabetes Mellitus), aunque necesite para esta
recuperación un mayor número de sesiones de tratamiento.
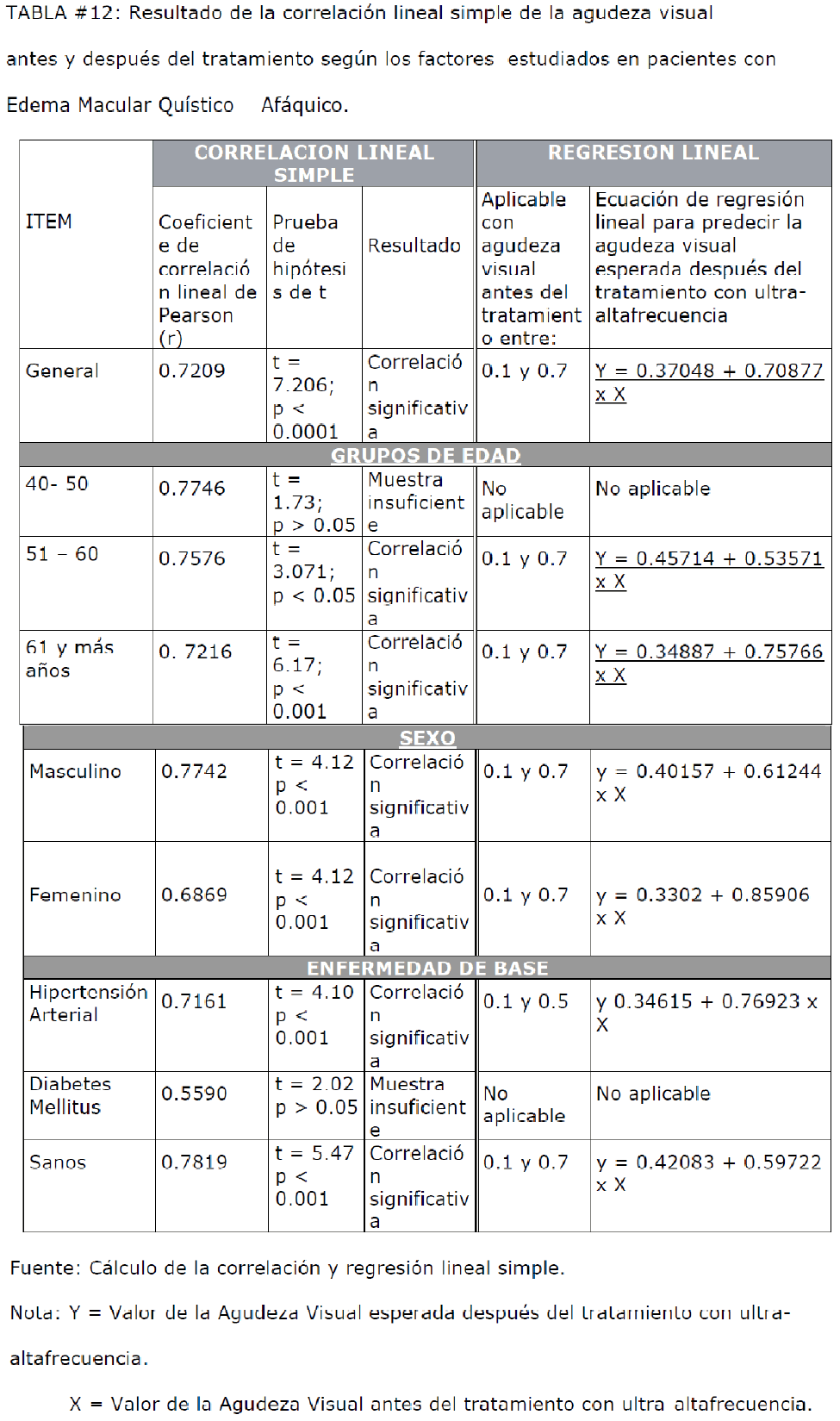
En la Tabla #12 se realiza el análisis de una posible correlación lineal de la agudeza
visual antes y después del tratamiento lo cual nos permite predecir el valor de la
agudeza visual al final del tratamiento a partir del dato inicial.
TABLA #12: Resultado de la correlación lineal simple de la agudeza visual antes y después del tratamiento según los factores estudiados en pacientes con Edema Macular Quístico Afáquico.
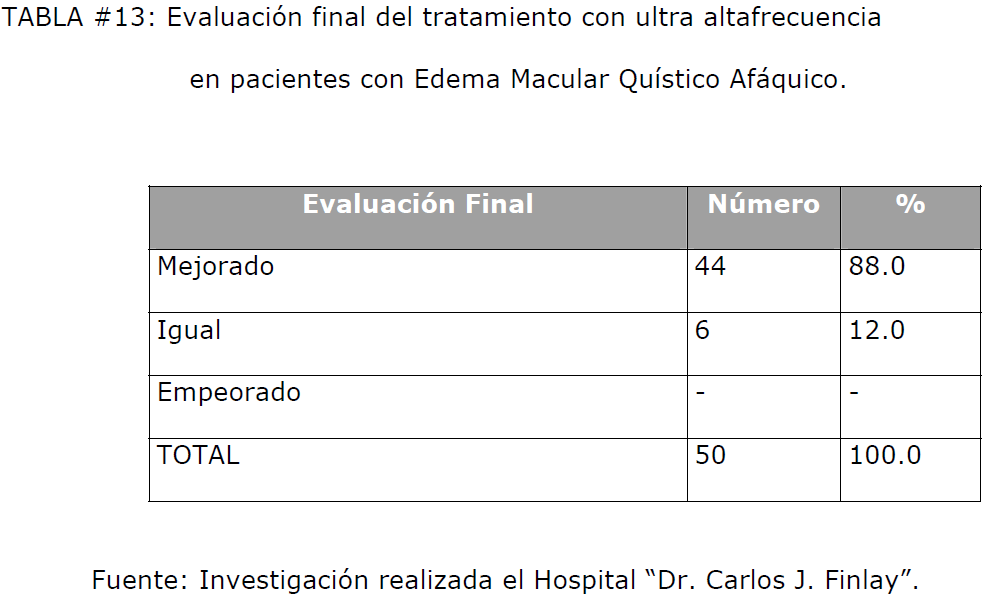
Como muestra la Tabla #13, al evaluar la agudeza visual al final del estudio, se aprecia
que el 94% de los pacientes mejoraron con respecto a la evaluación inicial, de ellos, el
88% mejoró más de 2 líneas en la cartilla de Sneller y un 3% aumentó solo 1 línea, quedando un 3% que permaneció con igual agudeza visual que antes de realizar el
tratamiento.
TABLA #13: Evaluación final del tratamiento con ultra altafrecuencia en pacientes con Edema Macular Quístico Afáquico.
De los casos que clasificaron como igual, un paciente tenía más de 5 meses de
evolución de la enfermedad, y 2 de ellos más de 1 año. En nuestro estudio no se
presentaron empeoramientos del cuadro clínico, lo que confirma la efectividad de la
ultra alta frecuencia en el tratamiento del edema macular quístico afáquico.
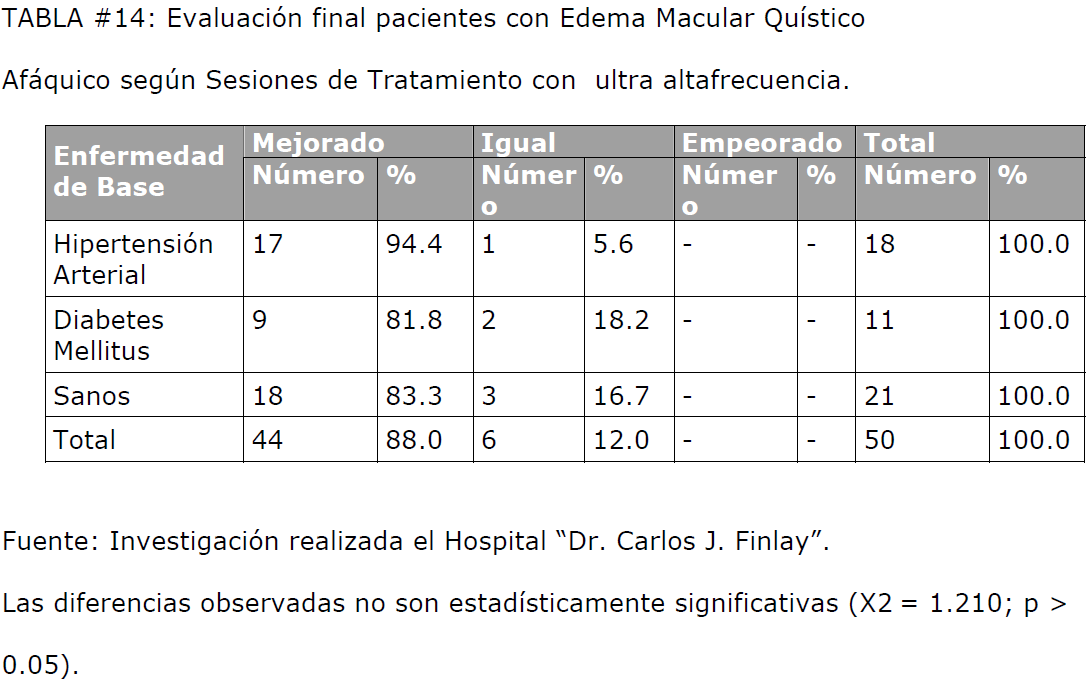
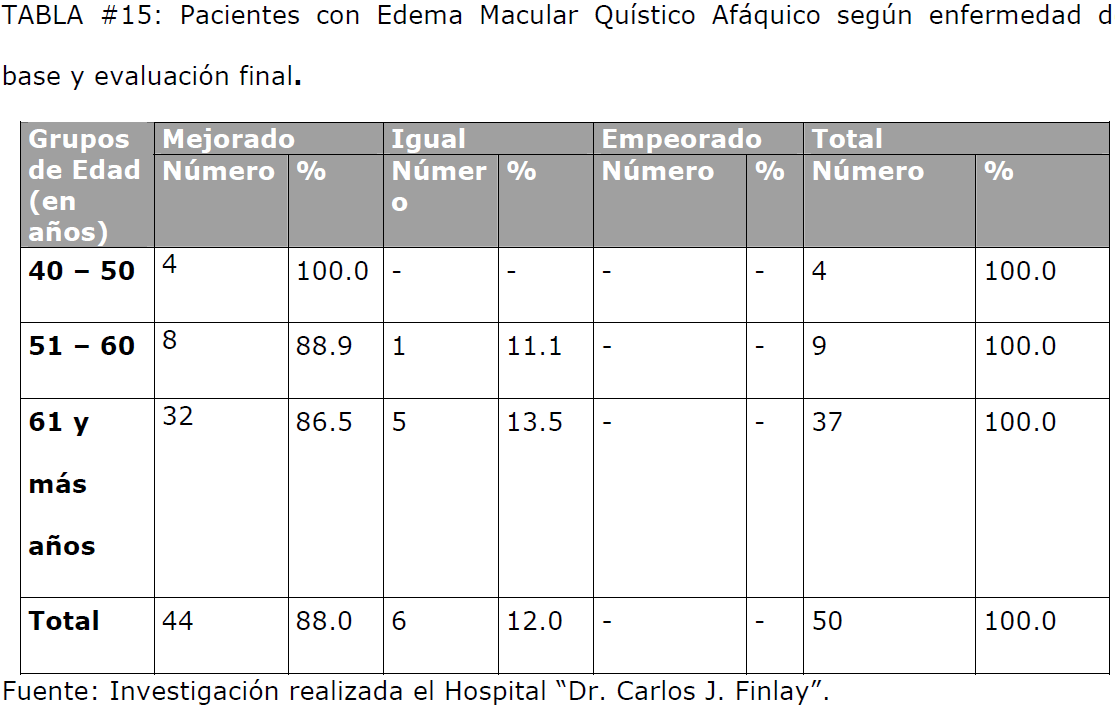
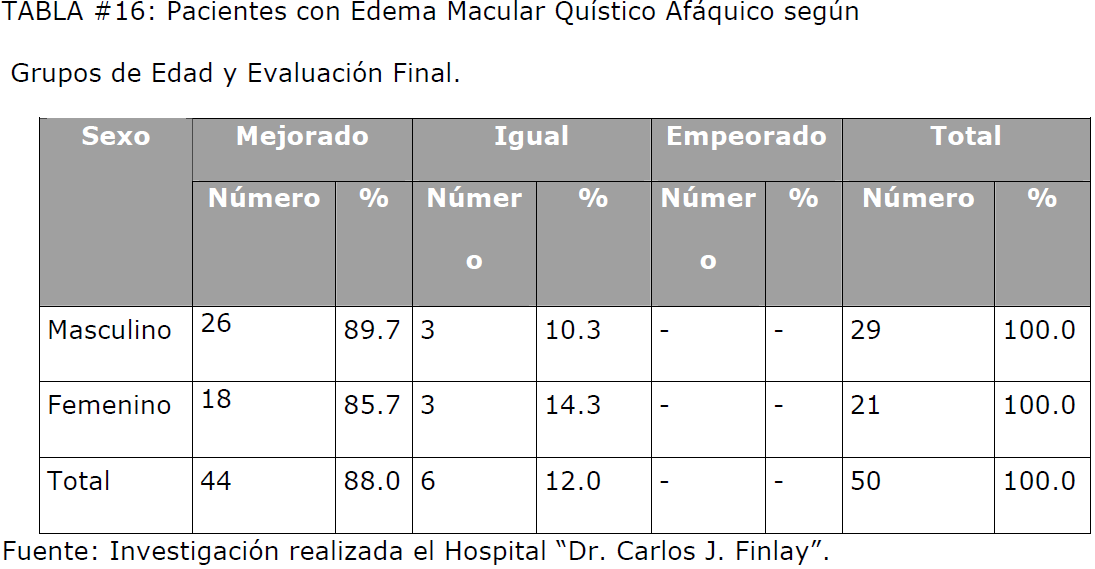
Al establecer la correlación entre la evaluación final del estudio y las variables
analizadas en nuestro estudio (edad, sexo y enfermedad de base), pudimos constatar
que la mejoría de los pacientes con edema macular quístico afáquico es independiente
de la edad, sexo y de si padecen o no una enfermedad de base, como se observa en
las tablas #14, #15 y #16.
TABLA #14: Evaluación final pacientes con Edema Macular Quístico Afáquico según Sesiones de Tratamiento con ultra altafrecuencia.
TABLA #15: Pacientes con Edema Macular Quístico Afáquico según enfermedad de base y evaluación final.
TABLA #16: Pacientes con Edema Macular Quístico Afáquico según Grupos de Edad y Evaluación Final.
Aunque se observa una ligera tendencia decreciente en la mejoría de los pacientes
según se incrementa la edad, las diferencias observadas no son estadísticamente
significativas (X2 = 0.632; p > 0.05). En nuestro estudio la muestra fue insuficiente
para demostrar dicha tendencia.
En ambos sexos la evaluación final fue muy semejante. La gran mayoría de los
pacientes mejoró. Las diferencias observadas por sexo no son estadísticamente
significativas (X2 = 0.0; p > 0.05).
En nuestro estudio quedó demostrado que el tratamiento con ultra alta frecuencia en el
Edema Macular Quístico Afáquico es efectivo para la elevación de la agudeza visual del
paciente, lo que constituye un nuevo arsenal terapéutico a tener en cuenta en el
tratamiento de esta entidad, el cual eleva la calidad de vida y el estatus bio psico social
del paciente afecto.
Conclusiones
1-El estudio realizado demostró la efectividad de la ultra-altafrecuencia en el
tratamiento del Edema Macular Quístico Afáquico, ya que el 94% de los pacientes
mejoró la agudeza visual. (El 88% con aumento de más de 2 líneas en la Cartilla de
Sneller).
2-Se identificó que el grupo etáreo más afectado por esta patología fue el de 61 años y
más con un 74% y que el sexo predominante fue el masculino con un 58%. Las
enfermedades de base de los pacientes que conformaron el estudio fueron la
Hipertensión Arterial (36%) y la Diabetes Mellitus (22%). La sintomatología
predominante fue la disminución de la agudeza visual (100%).
3-Se determinó que la agudeza visual de los pacientes antes del tratamiento era leve
en un 6%, moderada en un 56% y severa en un 38%. Después del tratamiento fue
leve en un 32%, moderada en un 64% y solo un 4% quedó como severa. El número de
sesiones necesarias para la mejoría clínica se logró en el 62% de los pacientes con 10
sesiones y en un 38% de los mismos con 20 sesiones.
4-Las enfermedades de base, la edad y el sexo no influyen significativamente para
obtener la mejoría de la agudeza visual.
5-Se determinó que existe relación entre la enfermedad de base y el número de
sesiones de ultra-altafrecuencia, ya que a diferencia de los pacientes sanos, la mayoría
de los hipertensos y diabéticos necesitaron más de 10 sesiones de tratamiento. No
existió relación significativa entre la edad, el sexo y la cantidad de sesiones de
tratamiento.
6-En la evaluación final de los pacientes se comprobó que la mejoría de la agudeza
visual es independiente de la edad, el sexo y la enfermedad de base.
Bibliografìa
- Lowe KJ, Gregory DA, Jeffery RI, Easty DL. Patient perceptions and social impact. Preliminary results of the Bristol MRC study. Eye. 1991; 5: 373-378.
- Swagerty DL, Jr. The impact of age-related visual impairment on functional independence in the elderly. Kans Med. 1995; 96: 24-26.
- Hitchings RA, Chisholm IH, and Bird AC. Aphakic macular edema: incidence and pathogenesis. Invest Ophthalmol .1975; 14: 68.
- Quinn CJ. Cystoid macular edema. Optom Clin. 1996; 5 (1): 111-30.
- Lundstrom M, Stenevi U, Thorburn W. Cataract surgery in the very elderly. J Cataract Refract Surg. Omni Eye Services of New Jersy, Iselin, USA. 2000; 26: 408- 414.
- Bruce DW, Gray CS. Beyond the cataract: visual and functional disability in elderly people. Age Ageing. 1991; 20: 389-391.
- Parson Duque, Eldar. Sistem of Oftalmology. London. 1969; 404:410.
- Gass JDM, Norton EDW. Cystoid macular edema and papilledema following cataract extraction. A fluorescein funduscopi and angiografi study. Arch Ophathalmol 1966; 76: 646-661.
- Francois J, De Lacy I J, Leutini F. Irvine- Gass syndrome Klin. Monatsbl Augentheilkd. 1977; 9: 171-173.
- Dodds E, Cazón Pablo. Médico Oftalmólogo. Argentina no.1 mayo 2002.
- Finkelstein D, Patz. Changes in the retinal pigment epithelium associated with cystoid macular edema. Trans Am Ophthalmol Soc. 1986; 84: 293-303.
- Norregaard JC, Schein OD, Anderson GF, Alonso J, Dunn E, Black C et al. International variation in ophthalmologic management of patients with cataracts. Results from the International Cataract Surgery Outcomes Study. Arch Ophthalmol. 1997; 115: 399-403.
- Fetkenhour CL, Choromokos E, Weinstein J, Shoch D. Cystoid macular edema in retinitis pigmentosa. Trans Am Acad Ophthalmol Otolaryngol. 1977; 83: 15-21.
- Bonafante S, García CH, Ruiz R. Cataratas y retinopatía diabética. Madrid: Harcourt. 1a ed. 1999; 195-210.
- Antcliff RJ, Marshall J. The pathogenesis of edema in diabetic maculopathy. Semin Ophthalmol. 1999; Dec 14(4): 223-32.
- Verougstraete C. Macular edema in arterial hipertensión . Bull Soc Belge Ophtalmol. 1991; 240:23-33.
- Servais GE, Virdi PS. Macular lesions in malignant arterial hypertension.Hayreh SS, Ophthalmologica. 1989; 198(4): 230-46.
- Michels RG, and Maumenee, AE. Cystoid macular edema associated with topically applied Ephinefrine in aphakic eyes. Am J Ophthalmol. 1975; 80:379.
- Callanan D, Fellman RL, Savage JA. Latanoprost-associated cystoid macular edema. Am J Ophthalmol. 1998 Jul; 126(1):134-5.
- Warwar RE, Bullock JD, Ballal D. Cystoid macular edema and anterior uveitis associated with latanoprost use. Experience an incidence in a retrospective review of 94 patiens. Ophthalmology.1999; 105: 263-268.
- Ayyala RS, Cruz DA, Margo CE, Harman LE, Pautler SE, Misch DM, Mines JA, Richards DW. Cystoid macular edema associated with latanoprost in aphakic and pseudophakic eyes. Am J Pphthalmol.1998; 126(4): 602-4.
- Lalonde RG, Deschenes JG, Seamone C. Zidovudine-induced macular edema. Ann Intern Med.1971; 114:297.
- West, C.E., Fitzgerald, C.R., and Sewell, J.H: cystoid macular edema following aphakic keratoplasty. Am J Ophathalmol.1973.
- Dart, JK .Cystoid macular oedema after complicated cataract surgery and implantation of an anterior chamber lens. Acta Ophthalmol (Copenh). 1994 Apr; 72(2):178-80.
- Marmiom VJ. Cystoid macular oedema in aphakia. Trans Ophthalmol Soc U K. 1975; Apr 95(1):69-70.
- Severin SL. Clinical cystoid macular edema with intracapsular cataract extraction and posterior chamber lens implantation. Ann Ophthalmol. 1983; Jul 15(7): 631-3.
- Charlton JF, Weinstein GW. Catarata surgery. En Duane`s clinical ophathalmology. Lippincott Williams and Wilkins eds., 1999(VI); 6:1-46.
- Mirassion DC, Rosen B. [et al.]. Extracapsular cataract extraction compared with small incision surgery by phacoemulsification: a randomiced trial. Br J Ophthalmol, 2001; 85:822-29.
- Kraff MC, Sanders DR, Jampol LM, Lieberman HL. Effect of primary capsulotomy with extracapsular surgery on the incidence of pseudophakic cystoid macular edema. Am J Ophthalmol.1984 Aug 15; 98(2):166-70.
- Pérez Silguero, M.A. [et al.]. Faco cracking: un Nuevo concepto de facoemulsificación. Arch Soc Canar Oftalmol, no.9, 1998.
- Snellingen T, Evans J R, Ravilla T, Foster A. Intervenciones quirúrgicas para la catarata senil. (Revisión Cochrane traducida). En: La Cochrane Library plus en español,número 2,2004.Oxford, Update Software.
- Alió JL, Rodríguez-Prats JL, Galal A. Micro incision cataract surgery in phacoemulsification. Principles and Practice of Phacoemulsification. Slack Pub 2003; 635.
- Tsuneoka H, Shiba T, Takahashi Y. Ultrasonic phacoemulsification using a 1.4 mm incision: clinical results. J Cataract Refract Surg. 2002; 28: 81-86.
- Dodds E, Cazón P. Edema Macular Cistoideo. Consejo Argentino de Oftalmoogía. Año 15,no1 mayo 2002.
- Gass, J.D.M. Lamellar macular hole: a complication of cystoid macular edema alter cataract extraction: a clinicopathologic case report. Trans Am Pphthalmol Soc, 1975; 73:231.
- Jules Gonin Eye Hospital, University of Lausanne, Switzerland. The pathogenesis and clinical presentation of macular edema in inflammatory diseases. Doc Ophthalmol. 1999; 97 (3-4): 297-309.
- Mahtis A, Pagot-Mathis V, Dumas S, Roque I. Retinal complications of cataract surgery. J Fr Ophtalmol. 2000; Jan 23(1): 88-95.
- Toel S, Glaser.Neuroftalmología.1993.
- Kensaku M, Dobuhiro I. Prostaglandins and cystoid macular edema. Surv Ophthalmol 2002; 47: 203-218.
- Ursell PG, Spalton DG, with cup SM [et al]. Cystoid macular edema after phacoemulsificación: Relationship to blood-aqueous barrier damage and visual acuity. J Cataract Refract Surg 1999; 25: 1492-97.
- Cunha-Vaz JG, Travassos A. Breakdown of the blood-retinal barriers and cystoid macular edema. Surv Ophthalmol. 1984; May 28 Suppl: 485-92.
- Vinores SA, Amin A, Derevjanik NL, Green WR, Campochiaro PA. Immunohistochemical localization of blood-retinal barrier breakdown sites associated with post-surgical macular oedema. Histochem J. 1994 Aug; 26(8): 655-65.
- Miyake K. Indomethacin in the treatment of postoperative cystoid macular edema. Surv. Ophthalmol .1984; 28: 554-68.
- Solomon, K. [et al]. Topical Ketorolac tromethamine 0.5% ophthalmic solution in ocular inflammation after cataract surgery. Ophthalmology, 108 (feb.2001): 331-7.
- Flach AJ, Jampol LM, Weinberg D, Kraff MC, Yannuzzi LA, Campo RV, Neumann AC, Cupples HP, Lefler WH, Pulido JS, [et al.]. Improvement in visual acuity in chronic aphakic and pseudophakic cystoid macular edema after treatment with topical 0.5% ketorolac tromethamine. Am J Ophthalmol. 1991 Nov15;112(5):514-9.
- Steinmetz RL, Fitzke FW, Bird AC. Treatment of cystoid macular edema with acetazolamide in a patient with serpiginous choroidopathy Retina. 1991; 11(4):412-5.
- Simone JN, Whitacre MM. Effects of anti-inflammatory drugs followinf cataract extraction.Curr Opin Ophathalmol 2001; 12: 63-67.
- Heler, J.S., Topping, T.M. [et al.]. Ketorolac versus prednisolone versus combination therapy in the treatment of acute phakic cystoid macular edema. Ophthalmology . 2000; 107: 2034-8.
- Straatsma BR, Horwitz J. Aging-related cataract: clinical and biochemical characteristics. An Inst Barraquer 1989; 20: 301-308.
- Rowen S. Preoperative and postoperative medications used for cataract surgery. Current opinion in Ophthalmology.1999; 10:29-35.
- Lampol LM, Sanders DR, Kraff MC. Prophilaxis and therapy of aphakic cystoid macular edema. Surv Opthalmol .1984; 28 (suppl):535-9.
- Yannysi. L.A., Klein, R. , Wallyn, R. , Cohen, N. , and katz, I. : Ineffectivess of Indomethacin tratment in chronic cystoid macular edema. Am J Ophthalmol.1977; 84: 517.
- Karacorlu M, Ozdemir H, Karacorlu S. Intravitreal triamcinolone acetonide for the treatment of chronic pseudophakic cystoid macular oedema.Acta Ophthalmol Scand. 2003 Dec;81(6): 648-52.
- Detry-Morel M, Escarmelle A, Hermans I. Refractory ocular hypertension secondary to intravitreal injection of triamcinolone acetonide.Bull Soc Belge Ophtalmol. 2004;(292): 45-51.
- Martidis, A., Duker, J. S. [et al.]. Intravitreal triamcinolone for refractory cystoid macular edema secondary to birdshot retinochoroidopathy. Arch. Ophthalmol.2001; 119: 1380-3.
- Rakic JM, Zelinkova M, Comhaire-Poutchinian Y, Galand A, Duchateau E. Treatment of Graves macular edema with intravitreal injection of corticosteroids.Bull Soc Belge Ophtalmol. 2003; (288): 43-8.
- Pendergast SD, Margherio R.R.[et al.]. Vitreoctomy for chronic pseudophakic cystoid macular edema. Arch J. Ophthalmol.1999;128: 317-323.
- Pars plana vitrectomy and removal of the internal limiting membrane in the treatment of chronic macular oedema. Graefes Arch Clin Exp Ophthalmol. 2004.
- Nikolova, L.T.Fisioterapia Manual para estudiantes de Medicina.Sofía, Medicina y Fisicultura. 1975.
- Obrasov, A.N. Manual de Fisioterapia. Moscú. ED Mir. 1976.
- Bogolivia, V.M. Técnica y Metodología Fisioterapéutica. Editorial Medicina. Moscú. 1983.
- Bogoliuva, V. M. Kurontología y fisioterapia. Ediciones de Medicina Moscú. 1995; 471:84.
- Applegate WB, Miller ST, Elam JT, Freeman JM, Wood TO, Gettlefinger TC. Impact of cataract surgery with lens implantation on vision and physical function in elderly patients. Abrahamsson M, Carlsson B, Tornqvist M, Sterner B, Sjostrand J. Changes of visual function and visual ability in daily life following cataract surgery. Acta Ophthalmol Scand 1996; 74: 69-73.
- Mangione CM, Phillips RS, Lawrence MG, Seddon JM, Orav EJ, Goldman L. Improved visual function and attenuation of declines in health-related quality of life after cataract extraction. Arch Ophthalmol .1994; 112: 1419-1425.
- López Verdejo MA, López-Torres Hidalgo J, Fernández Olano C, del Campo JM, Galdón Blesa P, Otero Puime A. Situación funcional de los ancianos con cataratas. Rev Esp Geriatr Gerontol. 2002; 37: 101-110.
- Hitchings RA, Chisholmn IH. Incidence of aphakic macular oedema. A prospective study. Br J Ophthalmol. 1975 Aug; 59(8): 444-50.
- Bernth-Petersen P. Cataract surgery. Outcome assessments and epidemiologic aspects. Acta Ophthalmol Suppl 1985; 174: 3-47.
- Jurjo C, Sánchez C, Asenjo J, Huerva. Cirugía de la catarata en pacientes con retinopatía diabética. Arch Soc Esp Octal. 1998; 73: 17-20.
- Schubert HD. Ocular manifestations of systemic hypertension. Curr Opin Ophthalmol.1998; (6):69-72.
- Severin SL. Clinical cystoid macular edema with intracapsular cataract extraction and posterior chamber lens implantation.Ann Ophthalmol. 1983 ;Jul15 (7):631-3.
- Klein RM, Yannuzzi L. Cystoid macular edema in the first week alter catarac extraction. Am J Ophthal. 1976; 81: 614.
- Nippon R. Hypertensive retinopathy. 2004 ; Mar 62 Suppl 3:381-5.
- Leys AM. Eye fundus of the diabetic patient with nephropathy and hypertensive retinopathy. Macroangiopathic complications. Bull Soc Belge Ophtalmol. 1995;256: 49- 59.
- Tso MO, Jampol LM. Pathophysiology of hypertensive retinopathy. Ophthalmology. 1982; Oct; 89(10): 1132-45.
1376